
Contenuto
- Ernia del disco ricorrente
- Pseudoartrosi
- Malattia del segmento adiacente
- Revisione TDR
- Problemi con l'hardware impiantato
Ernia del disco ricorrente
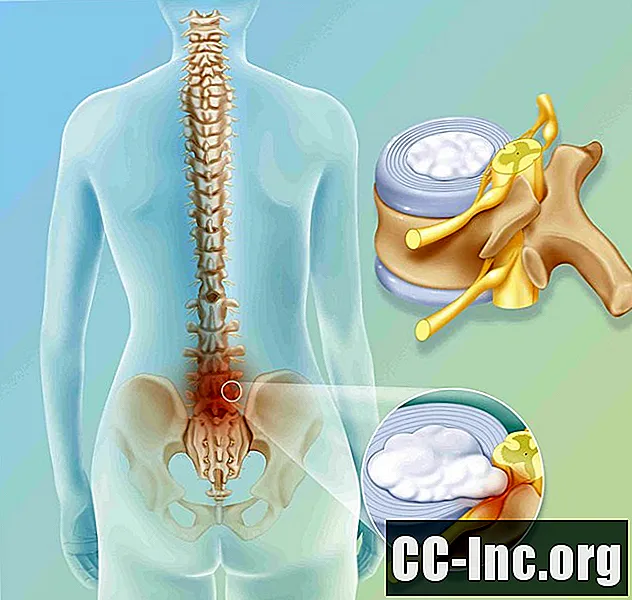
Se, dopo una discectomia, hai di nuovo sciatica, dolore al braccio o altri sintomi di ernia del disco, potresti avere un'ernia ricorrente o una radicolopatia cervicale. Un'ernia del disco ricorrente è fondamentalmente una ripetizione del problema che ha portato all'intervento in primo luogo.
Una discectomia in genere rimuove solo quei pezzi di materiale del disco (chiamati frammenti) che si sono parzialmente o completamente staccati dal disco principale. Hai ancora il tuo disco ed è ancora possibile erniare la parte che è rimasta.
Il dottor Joshua D. Auerbach, capo della chirurgia della colonna vertebrale presso il Bronx-Lebanon Hospital Center di New York City, paragona una discectomia al mangiare un pezzo di cheesecake, specialmente per coloro che sono appassionati di questa prelibatezza.
Mentre sei felicemente concentrato sull'esperienza gustativa, dice, è probabile che pezzi di cheesecake si separino dalla fetta principale. Alcuni atterreranno sul piatto, altri potrebbero atterrare sul bordo del piatto e altri ancora potrebbero cadere completamente. In questa situazione, la maggior parte delle persone scarterebbe quei frammenti che cadono dal piatto, ma continuerebbe a mangiare la fetta principale.
L'analogia della discectomia funziona in modo simile: i pezzi non utilizzabili vengono rimossi dalla struttura principale, lasciando intatto il resto del disco, o pezzo di torta.
Pseudoartrosi
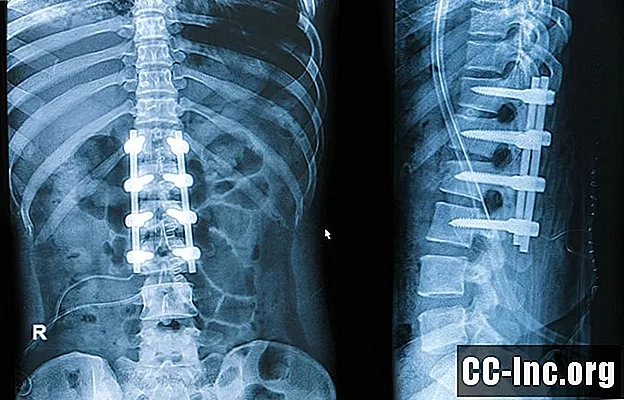
La pseudoartrosi è un termine che descrive una mancanza di fusione ossea entro e non oltre un anno dopo un intervento chirurgico di fusione spinale.
La pseudoartrosi è molto comune e si verifica fino al 68% delle fusioni lombari, secondo Auerbach. Di questi, tra il 6 e il 36% richiede una nuova operazione, dice.
Alcune cose che possono avere un ruolo nello sviluppo della pseudoartrosi dopo il primo intervento chirurgico includono:
- La natura della tua diagnosi originale
- Tipo di hardware (o sua mancanza) installato
- Tipo di innesto osseo, se presente, utilizzato
- Le tue abitudini e condizioni di salute. Ad esempio, se fumi o prendi corticosteroidi, il rischio di pseudoartrosi potrebbe aumentare.
- Se hai una fusione spinale in cui non sono installate piastre, viti o altro hardware.
Nel suo capitolo sulla revisione della chirurgia della colonna vertebrale lombare per il testo medico intitolato The Textbook of Spinal Surgery, 3rd Edition, Auerbach cita studi che dimostrano che le fusioni eseguite senza l'impianto di hardware possono aumentare il rischio di pseudoartrosi del 70%. Quel numero è molto più basso - 10% - per le fusioni spinali in cui hardware è posto, riferisce.
Malattia del segmento adiacente
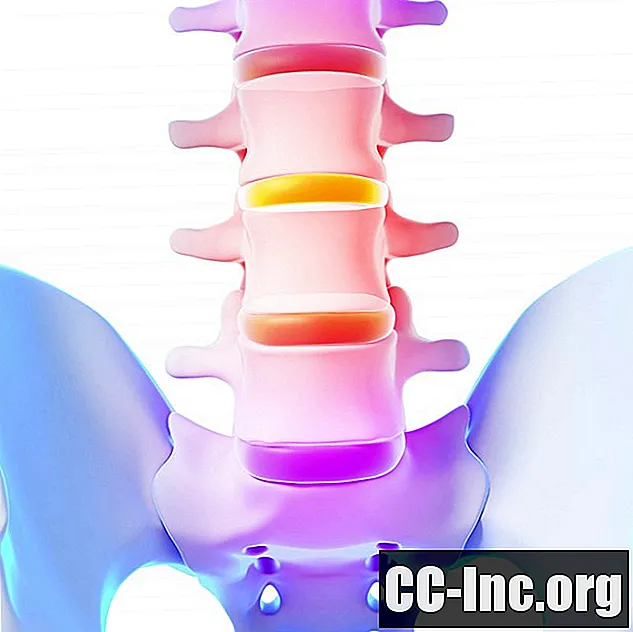
L'ASD, o degenerazione del segmento adiacente, è una condizione in cui si verificano cambiamenti anatomici alle articolazioni spinali sopra e / o sotto il punto in cui viene eseguito un intervento chirurgico alla schiena.
Auerbach afferma che quando si verifica l'ASD, generalmente lo fa dopo circa due o più anni senza dolore.
Gli esperti non sanno completamente se sia la chirurgia alla schiena o la naturale progressione dei cambiamenti degenerativi nella colonna vertebrale a essere responsabile dell'ASD.
Frank Cammisa, Jr., M.D., Direttore del Spine Service presso l'Ospedale di Chirurgia Speciale di New York, afferma che fattori diversi dalla procedura chirurgica possono essere all'opera nello sviluppo dei cambiamenti degenerativi che chiamiamo ASD. "Molte volte, l'ASD viene attribuito al fatto che un paziente ha una fusione; tuttavia, anche se il paziente non ha mai subito una fusione, possono comunque sviluppare cambiamenti degenerativi ad un altro livello".
Uno studio fatto da Song, et. al, intitolato "Malattia degenerativa del segmento adiacente: è dovuta alla progressione della malattia o a un fenomeno associato alla fusione? Il confronto tra i segmenti adiacenti ai segmenti fusi e non fusi", pubblicato nel numero di novembre 2011 dell'European Spine Journal ha rilevato che " La malattia del segmento adiacente è più il risultato della storia naturale della spondilosi cervicale che della presenza di fusione ".
Auerbach afferma che gli studi biomeccanici mostrano uno stress extra a livelli adiacenti a seguito di una fusione. Poiché la fusione tende ad aumentare la pendenza dell'angolo tra le due ossa di un'articolazione intervertebrale, il modo in cui si muove la colonna vertebrale sarà probabilmente alterato. Ciò potrebbe imporre una pressione extra su alcune aree dell'articolazione.
"I dischi si allentano", mi dice.
Secondo Auerbach e altri, questo tipo di stress maggiore è una delle ragioni principali per cui molti nel settore stanno spingendo per lo sviluppo di tecniche e dispositivi chirurgici per la conservazione del movimento. I progressi della tecnologia, ad esempio la sostituzione totale del disco, consentono ai medici di trattare il problema senza sacrificare il movimento nell'area interessata.
Nel caso ve lo stiate chiedendo, ecco siamo studi che mostrano un vantaggio nell'avere una sostituzione del disco rispetto a una fusione spinale, sebbene non tutte le domande abbiano avuto risposta (a partire dal 2016). Ad esempio, in un'analisi di tre studi che confrontavano i risultati delle sostituzioni del disco cervicale con la fusione spinale due anni dopo la procedura, i ricercatori hanno scoperto che le persone che avevano subito artroplastica (sostituzione del disco) avevano il 44% in meno di probabilità di aver bisogno di un secondo intervento chirurgico. Quello stesso studio non ha riportato alcun rapporto significativo beneficio dell'artroplastica per ridurre al minimo o evitare l'ASD, tuttavia.
Revisione TDR
La sostituzione totale del disco, spesso chiamata TDR in breve, è un intervento chirurgico relativamente nuovo (negli Stati Uniti, almeno) che è visto da alcuni esperti della colonna vertebrale come una valida alternativa alla chirurgia di fusione spinale. La sostituzione dei dischi è stata eseguita in Europa per un po ', ma gli Stati Uniti stanno adottando questa tecnologia più lentamente.
Poiché la sostituzione del disco è una novità in questo paese, è mia opinione che i produttori di dispositivi e i medici che sperimentano le tecniche chirurgiche stiano ancora elaborando i dettagli. Ciò può aumentare il rischio che si verifichino una o più complicazioni a seguito della sostituzione del disco.
Auerbach afferma che solo lo 0-5% circa dei pazienti sottoposti a chirurgia della colonna vertebrale soddisfa i criteri per una procedura di sostituzione totale del disco sicura e di successo. Se non sei un candidato, ma ne hai comunque uno, dice, potresti avere complicazioni.
Una delle complicazioni più comuni che portano a una revisione TDR (come a volte viene chiamato un secondo intervento di sostituzione del disco) è il guasto del dispositivo. Esempi di guasto del dispositivo includono il malfunzionamento del disco protesico impiantato nella colonna vertebrale o quando il dispositivo si sposta (estrude).
Cammisa aggiunge che poiché una sostituzione del disco preserva il movimento, possono verificarsi normali cambiamenti degenerativi a livello delle faccette articolari. Se questa degenerazione diventa troppo dolorosa, dice, il medico può suggerire una fusione spinale come intervento di revisione.
Problemi con l'hardware impiantato
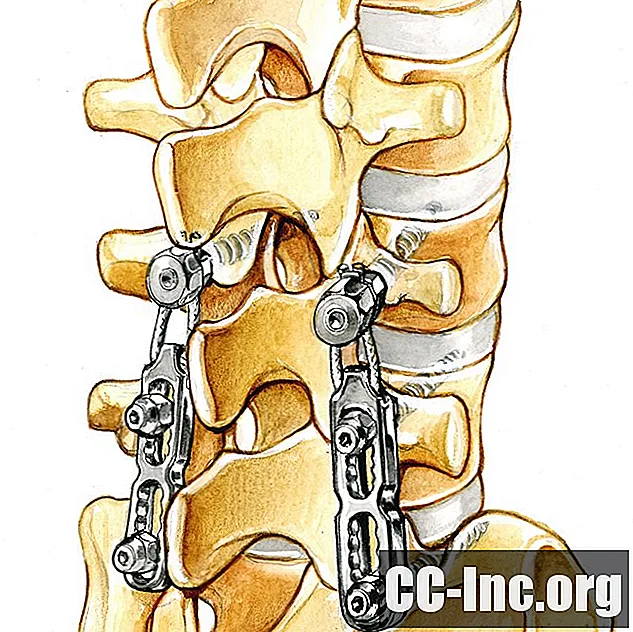
Più raramente, potresti incontrare problemi con l'hardware che è stato impiantato nella colonna vertebrale. Ciò include i dischi protesici, come accennato in precedenza, nonché l'hardware utilizzato per la fusione spinale e altri tipi di chirurgia alla schiena. La strumentazione, come viene talvolta chiamata, potrebbe rompersi o il chirurgo potrebbe averla collocata nella posizione sbagliata durante la procedura.
Un tipo di problema hardware derivante da un intervento chirurgico alla schiena è una sindrome nota come "hardware doloroso". In questo caso, gli elementi impiantati sono semplicemente troppo scomodi, dice Auerbach.
Camissa dice che il dolore dovuto alla sindrome dell'hardware doloroso di solito deriva dai tessuti molli (cioè i muscoli, i legamenti, i tendini e la fascia).
Affrontare la sindrome dell'hardware doloroso a volte richiede un intervento chirurgico per rimuovere gli elementi offensivi. Cammisa mi informa che la chirurgia di revisione per la sindrome hardware dolorosa è solitamente dovuta a posizionamento dell'hardware, non del dispositivo stesso. "È estremamente raro dover rimuovere la strumentazione a causa del dolore causato dal dispositivo", conferma Cammisa.
La chirurgia di revisione per hardware doloroso viene solitamente eseguita immediatamente.