
Contenuto
- Autoverifiche / Test a casa
- Esame fisico
- Imaging
- Laboratori e test
- Biopsia chirurgica
- Diagnosi differenziali
- Test di stadiazione
- Fasi

Autoverifiche / Test a casa
Sfortunatamente, non esistono controlli automatici per il cancro ovarico. Inoltre, i test genetici a casa non possono determinare in modo definitivo il rischio di sviluppare la malattia. È importante che tutte le donne abbiano familiarità con i segni e sintomi e parlino con i loro medici se hanno fattori di rischio per la malattia.
Guida alla discussione del medico sul cancro ovarico
Ottieni la nostra guida stampabile per il tuo prossimo appuntamento dal medico per aiutarti a porre le domande giuste.

Esame fisico
Non ci sono linee guida per lo screening del cancro ovarico. Tuttavia, un esame pelvico di routine eseguito dal medico (o uno condotto a causa della presenza di sintomi) può rilevare una massa nella regione dell'ovaio, denominata massa annessiale. Tuttavia, questo controllo ha dei limiti.
L'esame viene eseguito bimanualmente con una mano nella vagina e una sull'addome. Poiché il medico sta controllando le tue ovaie sotto il tessuto adiposo, l'esame è meno accurato nell'identificare una massa nelle persone in sovrappeso o obese. Anche nelle donne magre, un esame pelvico può facilmente perdere piccoli tumori ovarici.
È importante notare che un Pap test da solo (senza un esame bimanuale), sebbene utile per rilevare il cancro cervicale, non è molto utile per trovare il cancro ovarico.
Imaging
I test di imaging sono necessari sia per trovare piccole masse ovariche sia per comprendere ulteriormente le masse che possono essere percepite all'esame. Le opzioni includono:
Ecografia transvaginale
Un'ecografia pelvica è un test che utilizza le onde sonore per creare un'immagine degli organi pelvici. Di solito è il primo test eseguito per valutare una massa ovarica e non espone le persone alle radiazioni. La procedura può essere eseguita addominale (la sonda è posizionata sulla parte superiore della pelle) o transvaginale (la sonda viene inserita nella vagina per avvicinarsi all'ovaio). Tuttavia, il primo non è bravo come il secondo nel definire le masse ovariche, specialmente quelle piccole.
Un'ecografia può fornire una stima della dimensione della massa e determinare se si tratta di una cisti semplice, complessa o solida. Le cisti semplici sono generalmente benigne. Una cisti complessa può essere benigna, ma solleva preoccupazione di essere cancerosa se contiene noduli o escrescenze (escrescenze anormali). Un'ecografia può anche cercare fluido libero nel bacino, qualcosa che è spesso visto con tumori più avanzati.
TAC addominale e / o pelvica
Una scansione TC utilizza una serie di raggi X per creare un'immagine dell'addome o del bacino. Può essere usato per aiutare nella diagnosi, ma è più spesso usato nella stadiazione del cancro. È un buon test per valutare i linfonodi, l'intestino, il fegato e i polmoni (TC del torace) per qualsiasi evidenza che il cancro si sia diffuso (metastatizzato).
I termini che potresti vedere nel tuo rapporto includono ascite (accumulo di liquidi nell'addome); metastasi (aree di diffusione); carcinomatosi (aree diffuse del tumore); torta omentale (ispessimento dell'omento, lo strato grasso che si trova sugli organi addominali); arenamento del grasso (gonfiore nei tessuti adiposi addominali); e versamento (accumulo di liquidi). Inoltre, i linfonodi possono essere descritti come ingranditi. I linfonodi ingrossati sono generalmente più grandi di 2 cm (circa 1 pollice) di diametro e possono presentare aree di necrosi centrale (morte cellulare) se è presente il cancro.
MRI
Una risonanza magnetica (imaging a risonanza magnetica) può essere utilizzata in un modo simile a una scansione TC ma non coinvolge radiazioni, rendendolo un test più sicuro durante la gravidanza. La RM tende ad essere migliore della TC nel definire le anomalie dei tessuti molli e può essere utilizzata per chiarire i risultati di altri test.
Scansione animale
Mentre CT, MRI e ultrasuoni sono test di imaging strutturale (cercano anomalie fisiche), una scansione PET è un test funzionale, che è una misura dell'attività. Questo test sensibile cerca prove di metastasi (diffusione) ovunque nel corpo ed è utile per discriminare tra tessuto cicatriziale e cancro.
Con una scansione PET, una piccola quantità di zucchero radioattivo viene iniettata nel flusso sanguigno. La scansione viene eseguita dopo che lo zucchero ha avuto il tempo di essere assorbito dalle cellule. Le cellule in crescita più attiva, come le cellule tumorali, si illumineranno in questa immagine, che di solito è combinata con la TC.
Laboratori e test
Oltre agli studi di imaging e un esame, viene eseguita un'analisi del sangue per cercare prove che un'anomalia riscontrata nell'esame e / o nell'imaging sia cancerosa o meno. I test possono includere:
Analisi del sangue per il rilevamento dei marcatori tumorali
Alcuni esami del sangue possono rilevare proteine note come marcatori tumorali. Alcuni di loro sono prodotti da cellule ovariche sia normali che cancerose, quindi il cancro ovarico è indicato se le quantità presenti nel sangue sono superiori al normale.
L'identificazione di questi marker tumorali in un campione di sangue non è un modo efficace per lo screening del cancro ovarico, ma può essere utile per fare la diagnosi e seguire la risposta di questi tumori al trattamento.
- CA-125: CA-125 è un test comunemente eseguito quando vi è preoccupazione per un possibile cancro ovarico. Sebbene il livello sia elevato in un'ampia percentuale di tumori ovarici epiteliali, ci sono molte ragioni per cui il livello potrebbe non essere elevato (falsi negativi) e molte ragioni per cui potrebbe essere alto senza un cancro ovarico presente (falsi positivi). Alcune delle altre condizioni che possono aumentare il CA-125 includono gravidanza, sindrome dell'ovaio policistico, malattia infiammatoria pelvica, pancreatite, cirrosi e lupus.
- Con il cancro ovarico, è più probabile che il CA-125 sia elevato nei sottotipi sierosi ed endometrioidi. Sebbene ci siano molte potenziali cause di un risultato falso positivo, un risultato molto alto (come un CA-125 su 1000) aumenta la possibilità che il cancro ovarico sia il colpevole. Il livello di CA-125 al momento della diagnosi può anche aiutare a prevedere la prognosi.
- Proteina 4 dell'epididimo umano (HE4): L'HE4 può essere utile se combinato con CA-125 ed è più probabile che sia elevato con i tumori dell'ovaio epiteliale sieroso ed endometrioide. Questo test è meno utile nelle donne più giovani, a causa del tipo di cancro ovarico che si riscontra spesso nelle donne in premenopausa.
- CA 72-4: Il CA 72-4 può essere elevato in molte altre condizioni (di solito del tratto digerente) e il livello al momento della diagnosi può aiutare a prevedere la prognosi per alcune persone.
- CA-19-9: Questo marker tumorale è più comune nei tumori ovarici epiteliali mucinosi.
- CEA (antigene carcinoembrionario): Il CEA è un marker non specifico e può essere elevato in numerosi altri tumori, nonché in condizioni gastrointestinali.
- Alfa-fetoproteina (AFP) e gonadotropina corionica umana (HCG): Le persone hanno più familiarità con l'HCG come fonte di un test di gravidanza positivo e l'AFP testato durante la gravidanza, ma entrambi questi marcatori possono essere elevati nei tumori a cellule germinali.
- Estradiolo e inibina: Sia l'estradiolo che l'inibina hanno maggiori probabilità di essere elevati nelle ragazze o nelle donne con tumori del cordone stromale o tumori a cellule germinali, con l'inibina spesso secreta dai tumori delle cellule della granulosa nelle giovani donne (un tipo di tumore stromale).
Altri esami del sangue
Altri esami del sangue che possono aiutare a fare una diagnosi includono un esame emocromocitometrico completo (CBC), LDH, fosfatasi alcalina e un test della velocità sed o della proteina C-reattiva (che cerca l'infiammazione).
La ricerca ha scoperto che una combinazione di uno degli indici dei globuli rossi, noto come larghezza di distribuzione dei globuli rossi (RDW) e volume piastrinico medio (MPV) può essere utile per prevedere quali tumori ovarici sono cancerogeni e quali no. ( RDW tende ad essere alto e MPV basso con cancro ovarico.)
Indice di rischio ovarico
Una serie di diversi indici di rischio di malignità esamina una combinazione di risultati su test e imaging per prevedere se un problema potrebbe essere il cancro ovarico e se è necessaria una biopsia. Sebbene questi possano essere utili, le misure oggettive di stima del rischio sono più accurate se utilizzate insieme alla valutazione soggettiva di un esperto, come un ginecologo oncologo.
Biopsia chirurgica
Una biopsia di una crescita sospetta viene solitamente eseguita tramite intervento chirurgico. A volte, può essere presa in considerazione una biopsia con ago (in cui un ago viene inserito attraverso la pelle), ma si pensa che se è presente un cancro ovarico, ciò potrebbe comportare ciò che noto come semina (la diffusione del tumore).
Una biopsia chirurgica può essere eseguita sia con una laparoscopia, un intervento chirurgico in cui vengono praticate alcune piccole incisioni nell'addome e una sonda con telecamera e strumenti, sia con una laparotomia, dove viene praticata un'incisione tradizionale nell'addome. Una biopsia (campione) viene prelevata e inviata a un patologo per determinare se è cancerosa e, in tal caso, il tipo.
Se hai avuto una biopsia, il patologo esaminerà il campione come sezioni recuperate e congelate per caratterizzare ulteriormente il tumore. Nella tua segnalazione, il campione sarà descritto come benigno (non canceroso) o maligno (non canceroso). Vedi sotto per maggiori informazioni sulla valutazione dei rapporti di patologia dopo un intervento chirurgico per cancro ovarico.
Diagnosi differenziali
Una massa che si avverte nella regione dell'ovaio e della tuba di Falloppio durante un esame o un test di imaging viene definita massa annessiale. Alcune delle possibili cause (ce ne sono molte) possono includere le seguenti, che possono essere tutte considerate oltre al cancro ovarico:
- Cisti ovariche:Le cisti ovariche sono molto comuni, ma spesso possono essere distinte da masse solide o cisti complesse agli ultrasuoni
- Malattia infiammatoria pelvica (PID): Con la PID, può verificarsi un ascesso che fa sentire o vedere una massa.
- Endometriosi: L'endometriosi è una condizione in cui il tessuto uterino cresce al di fuori dell'utero.
- Tumori ovarici benigni: In generale, i tumori riscontrati nelle donne in premenopausa hanno maggiori probabilità di essere benigni mentre quelli riscontrati nelle donne in postmenopausa hanno maggiori probabilità di essere maligni.
- Sindrome dell'ovaio policistico (PCOS):La PCOS è una condizione comune in cui le donne sviluppano più cisti sulle ovaie.
- Cisti del corpo luteale: Non è raro che le donne sviluppino una cisti del corpo luteo in gravidanza.
- Gravidanza ectopica (tubarica): Le gravidanze delle tube possono causare risultati simili al cancro ovarico e, quando si verificano all'inizio della gravidanza, le donne a volte non si rendono conto di essere incinta.
- Torsione ovarica: Questo può portare a infiammazione e sanguinamento e può verificarsi da solo o secondario a un tumore ovarico.
- Ascesso appendicolare: Se l'appendice si rompe, può causare un ascesso vicino alla regione dell'ovaio destro.
- Rene pelvico: Questa condizione coinvolge un rene che rimane nella pelvi durante lo sviluppo fetale e può essere prima notata come una massa nella pelvi.
Test di stadiazione
Se viene fatta una diagnosi di cancro ovarico, il passo successivo è mettere in scena il tumore. Alcune delle informazioni necessarie per la stadiazione possono essere raccolte da test di imaging e biopsia, ma molto spesso è necessario un intervento chirurgico (per rimuovere le ovaie e spesso il tessuto aggiuntivo) per mettere in scena con precisione il cancro. Capire lo stadio di un cancro è fondamentale nella scelta delle migliori opzioni di trattamento.
Dopo l'intervento, il chirurgo invierà qualsiasi tessuto rimosso a un patologo. Questo può includere ovaie, tube di Falloppio, utero e tessuti e biopsie prelevati da altre regioni dell'addome. Al microscopio, confermerà la tua diagnosi di cancro ovarico e determinerà anche quali campioni contengono cellule tumorali.
Sia i test di imaging che la chirurgia possono aiutare a determinare se il cancro si è diffuso ai linfonodi o ad altre regioni del corpo. Per i tumori ovarici avanzati, le biopsie vengono solitamente prelevate dai linfonodi, dall'omento (una struttura adiposa simile a un tappeto sovrastante l'intestino) e spesso da diverse aree del peritoneo (le membrane che rivestono la cavità addominale). Un chirurgo rimuoverà o annoterà anche eventuali noduli dall'aspetto sospetto o altre masse. Se il cancro era mucinoso, l'appendice verrà rimossa.
Possono anche essere eseguiti lavaggi, in cui il chirurgo inietta soluzione salina nell'addome e quindi ritira il fluido per cercare prove di cellule tumorali.
I risultati che aiutano a determinare lo stadio includono:
Tipo e sottotipo:Conoscere il tipo e il sottotipo di cancro ovarico può fornire informazioni sull'aggressività attesa di un tumore e se è a crescita rapida o lenta.
Grado del tumore:Questa è una misura dell'aggressività del tumore. Con i tumori ovarici endometrioidi, ai tumori viene assegnato un grado di tumore compreso tra 1 e 3:
- Grado 1: Le cellule hanno un aspetto più normale (differenziato) e tendono ad essere meno aggressive.
- Grado 2: Le celle rientrano tra le classificazioni sopra e sotto.
- Livello 3:Le cellule sembrano molto anormali (indifferenziate) e tendono ad essere più aggressive.
I tumori sierosi ricevono invece una delle due classificazioni: grado basso o grado alto.
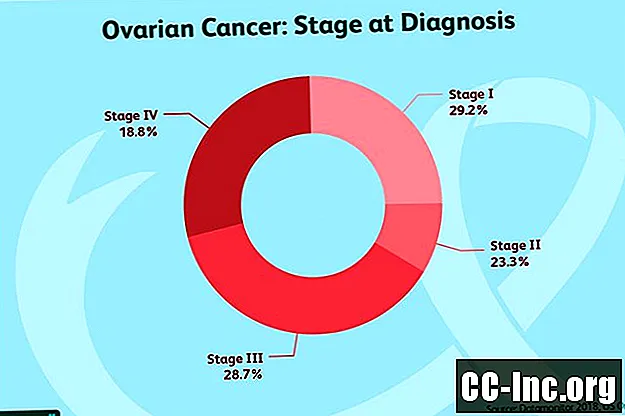
Fasi
Il cancro ovarico viene organizzato utilizzando metodi di stadiazione FIGO semplificati o completi. I risultati possono anche essere definiti come cancro ovarico borderline. Sebbene quanto segue riguardi principalmente il tuo medico, potrebbe essere utile mentre lavori per capire quali opzioni di trattamento potrebbero essere appropriate per te.
Cancro ovarico borderline
I tumori ovarici borderline sono quelli che hanno un basso potenziale maligno. Questi sono solitamente tumori in fase iniziale e di solito non ricrescono dopo l'intervento chirurgico. A questi tumori può essere assegnato uno stadio se durante l'intervento chirurgico il chirurgo non è sicuro se sia presente un cancro di grado superiore o se sembra che ci sia stata diffusione del tumore.
Staging semplificato
Per avere un quadro generale delle differenze tra le fasi, queste possono essere suddivise in:
- Fase 1: Il cancro è limitato all'ovaio.
- Fase 2: Il tumore si è diffuso agli organi pelvici (come l'utero e le tube di Falloppio), ma non agli organi addominali.
- Fase 3: Il tumore si è diffuso agli organi addominali (ad esempio, la superficie del fegato o dell'intestino) o ai linfonodi (nodi pelvici o addominali).
- Fase 4: Il tumore si è diffuso in regioni distanti, come i polmoni, il fegato (non solo all'interno della superficie), il cervello o i linfonodi distanti.
- Ricorrente:Il cancro ovarico ricorrente si riferisce a tumori che si ripresentano durante o dopo il trattamento. Se il cancro si ripresenta nei primi tre mesi, di solito è considerato una progressione piuttosto che una ricorrenza.
Allestimento completo FIGO
La FIGO completa, dal nome della Federazione Internazionale di Ginecologia e Ostetricia, è un sistema di stadiazione chirurgica che utilizza numeri romani per le fasi (per stimare la prognosi) e lettere per le sottofasi (che aiutano a guidare le opzioni di trattamento).
- Fase IA: Il cancro è limitato a un'ovaia e la capsula ovarica esterna non viene rotta. Non c'è tumore sulla superficie esterna dell'ovaio e non c'è ascite e / oi lavaggi sono negativi.
- Fase IB: Il cancro è presente in entrambe le ovaie, ma la capsula esterna è intatta e non c'è tumore sulla superficie esterna. Non sono presenti ascite ed i lavaggi sono negativi.
- Stage IC: Il cancro è di livello IA o IB, ma la capsula è rotta, è presente un tumore sulla superficie ovarica o nell'ascite o nei lavaggi sono presenti cellule maligne.
- Fase IIA: Il cancro coinvolge una o entrambe le ovaie e si è esteso all'utero e / o alle tube di Falloppio. I lavaggi sono lavaggi negativi e non sono presenti ascite.
- Stadio IIB: Il cancro coinvolge una o entrambe le ovaie e si è esteso ad altri tessuti pelvici oltre l'utero e le tube di Falloppio. I lavaggi sono negativi e non sono presenti ascite.
- Fase IIC:Il cancro coinvolge una o entrambe le ovaie e si è esteso ai tessuti pelvici come lo stadio IIA o IIB, ma con lavaggi pelvici positivi.
- Stadio IIIA: Il cancro si è diffuso ai linfonodi. Il tumore è grossolanamente (ad occhio nudo) confinato al bacino ma con metastasi peritoneali microscopiche (diffuse solo al microscopio) oltre il bacino fino alle superfici peritoneali addominali o all'omento. L'omento è la struttura grassa che ricopre gli intestini e altri organi addominali.
- Fase IIIB: Il cancro si è diffuso ai linfonodi. Questo stadio è simile allo stadio IIIA, ma con diffusione macroscopica (diffusione che può essere vista visivamente) al peritoneo o all'omento. In questa fase, le aree di cancro che si sono diffuse sono di dimensioni inferiori a 2 cm (poco meno di un pollice).
- Fase IIIC:Il cancro si è diffuso ai linfonodi. Questo stadio è anche simile allo stadio IIIA, ma con metastasi peritoneali o omentali (diffuse) oltre il bacino con aree di dimensioni superiori a 2 cm (un pollice) di diametro o con diffusione ai linfonodi dell'inguine (nodi inguinali) , bacino (nodi pelvici) o para-aortica (nodi para-aortici).
- Fase IV:Il cancro si è diffuso al corpo del fegato o ad aree esterne all'addome inferiore (cavità peritoneale) ad aree come il torace o il cervello.