
Contenuto
- Le cause
- Sintomi
- Esami e test
- Trattamento
- Gruppi di supporto
- Outlook (prognosi)
- Quando contattare un professionista medico
- Prevenzione
- Nomi alternativi
- Istruzioni per il paziente
- immagini
- Riferimenti
- Data di revisione 30/04/2018
Un ictus si verifica quando il flusso di sangue verso una parte del cervello si arresta. A volte un ictus viene chiamato "attacco cerebrale".
Se il flusso sanguigno viene interrotto per più di qualche secondo, il cervello non può ottenere nutrienti e ossigeno. Le cellule cerebrali possono morire, causando danni permanenti.
Le cause
Esistono due tipi principali di ictus:
- Ictus ischemico
- Ictus emorragico
L'ictus ischemico si verifica quando un vaso sanguigno che fornisce sangue al cervello viene bloccato da un coagulo di sangue. Questo può accadere in due modi:
- Un coagulo può formarsi in un'arteria che è già molto stretta. Questo è chiamato a ictus trombotico.
- Un coagulo può staccarsi da un altro punto nei vasi sanguigni del cervello, o da qualche altra parte del corpo, e viaggiare fino al cervello. Questo è chiamato embolia cerebrale, o un ictus embolico.
Gli ictus ischemici possono anche essere causati da una sostanza appiccicosa chiamata placca che può ostruire le arterie.
Guarda questo video su: Stroke
Guarda questo video su: Ictus - secondario all'embolia cardiogenica
Un ictus emorragico si verifica quando un vaso sanguigno in una parte del cervello diventa debole e si apre a raffica. Questo fa sì che il sangue coli nel cervello. Alcune persone hanno difetti nei vasi sanguigni del cervello che rendono questo più probabile. Questi difetti possono includere:
- Aneurisma (area debole nella parete di un vaso sanguigno che fa rigonfiare o espellere il vaso sanguigno)
- Malformazione artero-venosa (AVM; connessione anormale tra le arterie e le vene)
- Angiopatia amiloide cerebrale (CAA, condizione in cui le proteine chiamate amiloide si accumulano sulle pareti delle arterie del cervello)
Gli ictus emorragici possono anche verificarsi quando qualcuno sta assumendo anticoagulanti, come il warfarin (Coumadin). La pressione sanguigna molto alta può causare lo scoppio dei vasi sanguigni, con conseguente ictus emorragico.
Un ictus ischemico può sviluppare sanguinamento e diventare un ictus emorragico.
L'ipertensione arteriosa è il principale fattore di rischio per gli ictus. Altri importanti fattori di rischio sono:
- Battito cardiaco irregolare, chiamato fibrillazione atriale
- Diabete
- Storia familiare di ictus
- Essere maschio
- Colesterolo alto
- Aumento dell'età, soprattutto dopo i 55 anni
- Etnia (gli afroamericani hanno più probabilità di morire per un ictus)
- Obesità
- Storia di ictus precedente o attacco ischemico transitorio (si verifica quando il flusso di sangue verso una parte del cervello si ferma per un breve periodo)
Guarda questo video su: Ipertensione - panoramica
Il rischio di ictus è anche più alto in:
- Le persone che hanno malattie cardiache o scarsa circolazione del sangue nelle gambe causate da arterie ristrette
- Persone che hanno abitudini malsane di stile di vita come fumare, uso eccessivo di alcol, uso di droghe ricreative, una dieta ricca di grassi e mancanza di esercizio fisico
- Donne che assumono pillole anticoncezionali (specialmente quelle che fumano e hanno più di 35 anni)
- Le donne in gravidanza hanno un rischio maggiore durante la gravidanza
- Le donne che assumono la terapia ormonale sostitutiva
Sintomi
I sintomi dell'ictus dipendono da quale parte del cervello è danneggiata. In alcuni casi, una persona potrebbe non sapere che si è verificato un ictus.
Il più delle volte, i sintomi si sviluppano improvvisamente e senza preavviso. Ma i sintomi possono verificarsi on e off per il primo giorno o due. I sintomi sono in genere più gravi quando si verifica l'ictus, ma possono peggiorare lentamente.

Un mal di testa può verificarsi se l'ictus è causato da sanguinamento nel cervello. Il mal di testa:
- Inizia improvvisamente e può essere grave
- Potrebbe essere peggio quando stai sdraiato
- Ti sveglia dal sonno
- Diventa peggio quando cambi posizione o quando pieghi, tenti o tossisci

Altri sintomi dipendono da quanto grave sia l'ictus e da quale parte del cervello è interessata. I sintomi possono includere:
- Cambiamento di vigilanza (inclusi sonnolenza, stato di incoscienza e coma)
- Cambiamenti nell'udito o nel gusto
- Cambiamenti che influenzano il tatto e la capacità di sentire dolore, pressione o temperature diverse
- Confusione o perdita di memoria
- Problemi di deglutizione
- Problemi di scrittura o lettura
- Capogiri o sensazione di movimento anormale (vertigini)
- Problemi alla vista, come diminuzione della vista, visione doppia o perdita totale della vista
- Mancanza di controllo sulla vescica o intestino
- Perdita di equilibrio o coordinazione, o difficoltà a camminare
- Debolezza muscolare del viso, del braccio o della gamba (di solito solo su un lato)
- Intorpidimento o formicolio su un lato del corpo
- Personalità, umore o cambiamenti emotivi
- Problemi nel parlare o capire gli altri che stanno parlando
Esami e test
Il medico eseguirà un esame fisico per:
- Verifica i problemi di visione, movimento, sensazione, riflessi, comprensione e conversazione. Il tuo dottore e infermiere ripeteranno questo esame nel tempo per vedere se il tuo ictus sta peggiorando o migliorando.
- Ascolta le arterie carotidi nel collo con uno stetoscopio per un suono anormale, chiamato bruit, che è causato da un flusso sanguigno anormale.
- Controlla la pressione alta.

Potresti avere i seguenti test per aiutarti a trovare il tipo, la posizione e la causa del tratto e escludere altri problemi:
- Scansione TC del cervello per determinare se c'è sanguinamento
- RM del cervello per determinare la posizione del colpo
- Angiogramma della testa per cercare un vaso sanguigno ostruito o sanguinante
- Carotideo duplex (ultrasuoni) per vedere se le arterie carotidi nel collo si sono ristrette
- Ecocardiogramma per vedere se l'ictus potrebbe essere stato causato da un coagulo di sangue dal cuore
- Angiografia con risonanza magnetica (MRA) o angiografia TC per verificare la presenza di vasi sanguigni anormali nel cervello
Altri test includono:
- Analisi del sangue
- Elettroencefalogramma (EEG) per determinare se ci sono convulsioni
- Elettrocardiogramma (ECG) e monitoraggio del ritmo cardiaco
Trattamento
Un ictus è un'emergenza medica. È necessario un trattamento rapido. Chiama subito il 911 o il tuo numero di emergenza locale o chiedi urgentemente cure mediche ai primi segni di un ictus.
Le persone che hanno sintomi di ictus devono recarsi in ospedale il più rapidamente possibile.
- Se l'ictus è causato da un coagulo di sangue, può essere somministrato un farmaco anti-coagulazione per sciogliere il coagulo.
- Per essere efficace, questo trattamento deve essere iniziato entro 3-4 ore dalla comparsa dei sintomi. Prima si inizia questo trattamento, maggiori sono le possibilità di un buon risultato.
Altre terapie somministrate nell'ospedale dipendono dalla causa dell'ictus. Questi possono includere:
- Diluenti del sangue come eparina, warfarin (Coumadin), aspirina o clopidogrel (Plavix)
- Medicina per controllare i fattori di rischio, come l'ipertensione, il diabete e il colesterolo alto
- Procedure speciali o interventi chirurgici per alleviare i sintomi o prevenire ulteriori ictus
- Nutrienti e liquidi
Terapia fisica, terapia occupazionale, logopedia e terapia di deglutizione inizieranno tutti in ospedale. Se la persona ha gravi problemi di deglutizione, sarà probabilmente necessario un tubo di alimentazione nello stomaco (tubo gastrostomico).
L'obiettivo del trattamento dopo un ictus è quello di aiutarti a recuperare quanta più funzione possibile e prevenire i colpi futuri.
Il recupero dal colpo inizierà quando si è ancora in ospedale o in un centro di riabilitazione. Continuerà quando tornerai a casa dall'ospedale o dal centro. Assicurati di seguire il tuo medico dopo che vai a casa.
Gruppi di supporto
Supporto e risorse sono disponibili dall'American Stroke Association - www.strokeassociation.org.
Outlook (prognosi)
Quanto bene una persona fa dopo un ictus dipende da:
- Il tipo di ictus
- Quanto tessuto cerebrale è danneggiato
- Quali funzioni del corpo sono state influenzate
- Quanto velocemente viene somministrato il trattamento
Problemi che si spostano, pensano e parlano spesso migliorano nelle settimane o mesi dopo un ictus.
Molte persone che hanno avuto un ictus continueranno a migliorare nei mesi o anni dopo il loro ictus.
Oltre la metà delle persone che hanno un ictus sono in grado di funzionare e vivere a casa. Altri non sono in grado di prendersi cura di se stessi.
Se il trattamento con farmaci antitumorali ha successo, i sintomi di un ictus possono scomparire. Tuttavia, le persone spesso non arrivano in ospedale abbastanza presto per ricevere questi farmaci, o non possono assumere questi farmaci a causa di una condizione di salute.
Le persone che hanno un ictus da un coagulo di sangue (ictus ischemico) hanno una migliore possibilità di sopravvivere rispetto a quelle che hanno un ictus da sanguinamento nel cervello (ictus emorragico).
Il rischio di un secondo ictus è maggiore durante le settimane o mesi dopo il primo ictus. Il rischio inizia a diminuire dopo questo periodo.
Quando contattare un professionista medico
L'ictus è un'emergenza medica che deve essere trattata immediatamente. L'acronimo F.A.S.T. è un modo semplice per ricordare i segni di ictus e cosa fare se pensi che si sia verificato un ictus. L'azione più importante da fare è chiamare subito il 911 per l'assistenza di emergenza.
VELOCE. sta per:
- VISO. Chiedi alla persona di sorridere. Controlla se un lato del viso si piega.
- BRACCIA. Chiedi alla persona di alzare entrambe le braccia. Vedi se un braccio si sposta verso il basso.
- DISCORSO. Chiedi alla persona di ripetere una frase semplice. Controlla se le parole sono distorte e se la frase è ripetuta correttamente.
- TEMPO. Se una persona mostra uno di questi sintomi, il tempo è essenziale. È importante arrivare all'ospedale il più rapidamente possibile. Chiama il 911. Legge F.A.S.T.
Prevenzione
Riducendo i fattori di rischio dell'ictus si riduce la possibilità di avere un ictus.
Nomi alternativi
Malattia cerebrovascolare; CVA; Infarto cerebrale; Emorragia cerebrale; Ictus ischemico; Ictus - ischemico; Incidente cerebrovascolare; Colpo - emorragico; Arteria carotidea - ictus
Istruzioni per il paziente
- Posizionamento di angioplastica e stent - carotide - scarico
- Essere attivi quando hai una malattia cardiaca
- Riparazione dell'aneurisma cerebrale - dimissione
- Burro, margarina e oli da cucina
- Prendersi cura di spasticità o spasmi muscolari
- Chirurgia dell'arteria carotidea - scarico
- Comunicare con qualcuno con afasia
- Comunicare con qualcuno con disartria
- Stitichezza - cura di sé
- Demenza e guida
- Demenza - comportamento e problemi del sonno
- Demenza - assistenza quotidiana
- Demenza: stare al sicuro in casa
- Demenza - cosa chiedere al proprio medico
- Mangiare calorie in eccesso quando malati - adulti
- Mal di testa - cosa chiedere al medico
- Ipertensione - cosa chiedere al medico
- Prevenire le cadute
- Corsa - scarica
- Problemi di deglutizione
immagini

Cervello
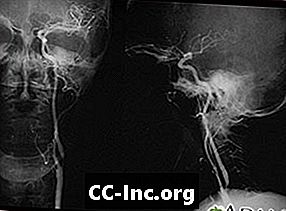
Stenosi carotidea, radiografia dell'arteria sinistra
Stenosi carotidea, radiografia dell'arteria destra
Ictus
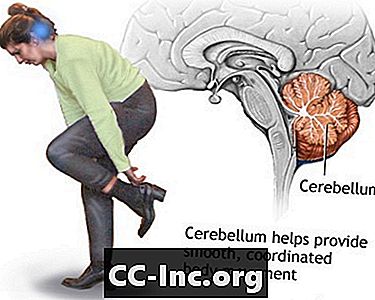
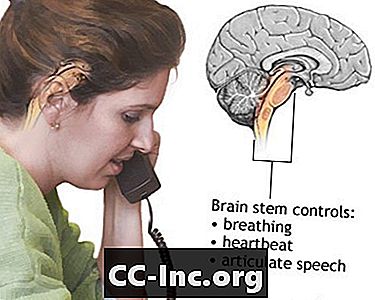
Funzione tronco cerebrale
Cervelletto - funzione
Cerchia di Willis
Emisfero cerebrale sinistro - funzione
Emisfero cerebrale destro - funzione
endoarteriectomia
Accumulo di placche nelle arterie
Colpo - serie
Dissezione carotidea
Riferimenti
Biller J, Ruland S, Schneck MJ. Malattia cerebrovascolare ischemica. In Daroff RB, Jankovic J, Mazziotta JC, Pomeroy SL, eds. La neurologia di Bradley nella pratica clinica. 7 ed. Philadelphia, PA: Elsevier; 2016: capitolo 65.
Crocco TJ, Meurer WJ. Ictus. In: Walls RM, Hockberger RS, Gausche-Hill M, eds. Medicina d'urgenza di Rosen: concetti e pratica clinica. Nono ed. Philadelphia, PA: Elsevier; 2018: cap. 91.
CT di gennaio, Wann LS, Alpert JS, et al. 2014 Linee guida AHA / ACC / HRS per la gestione dei pazienti con fibrillazione atriale: una relazione dell'American College of Cardiology / American Heart Association Task Force sulle linee guida pratiche e la Heart Rhythm Society. Circolazione. 2014; 130 (23): 2071-2104. PMID: 24682348 www.ncbi.nlm.nih.gov/pubmed/24682348.
Meschia JF, Bushnell C, Boden-Albala B, et al. Linee guida per la prevenzione primaria di ictus: una dichiarazione per i professionisti sanitari della American Heart Association / American Stroke Association. Ictus. 2014; 45 (12): 3754-3832. PMID: 25355838 www.ncbi.nlm.nih.gov/pubmed/25355838.
Powers WJ, Derdeyn CP, Biller J, et al. 2015 American Heart Association / American Stroke Association ha focalizzato l'aggiornamento delle linee guida 2013 per la gestione precoce dei pazienti con ictus ischemico acuto per quanto riguarda il trattamento endovascolare: una linea guida per gli operatori sanitari dell'American Heart Association / American Stroke Association. Ictus. 2015; 46 (10): 3020-3035. PMID: 26123479www.ncbi.nlm.nih.gov/pubmed/26123479.
Poteri WJ, Rabinstein AA, Ackerson T, et al; American Heart Association Stroke Council. Linee guida 2018 per la gestione precoce dei pazienti con ictus ischemico acuto: una linea guida per i professionisti del settore sanitario dell'American Heart Association / American Stroke Association. Ictus. 2018; 49 (3): e46-e110. PMID: 29367334 www.ncbi.nlm.nih.gov/pubmed/29367334.
Winstein CJ, Stein J, Arena R, et al. Linee guida per la riabilitazione e il recupero dell'ictus in età adulta: una linea guida per gli operatori sanitari dell'American Heart Association / American Stroke Association. Ictus. 2016; 47 (6): E98-E169. PMID: 27145936 www.ncbi.nlm.nih.gov/pubmed/27145936.
Data di revisione 30/04/2018
Aggiornato da: Amit M. Shelat, DO, FACP, Neurologo e assistente alla cattedra di Neurologia clinica, SUNY Stony Brook, School of Medicine, Stony Brook, NY. Revisione fornita da VeriMed Healthcare Network. Anche recensito da David Zieve, MD, MHA, direttore medico, Brenda Conaway, direttore editoriale e A.D.A.M. Team editoriale