Contenuto
La sindrome di Horner è una condizione rara caratterizzata da tre sintomi principali: palpebra superiore cadente, pupilla ristretta e perdita di sudorazione sul viso. La sindrome di Horner ei suoi sintomi derivano da danni a una parte del sistema nervoso simpatico, che possono derivare da una serie di cause.
La sindrome di Horner prende il nome da un oftalmologo svizzero che per primo descrisse formalmente la condizione nel 1869. La sindrome è anche a volte indicata come "sindrome di Bernard-Horner" o "paralisi oculo-simpatica".
Sintomi
Classicamente, la sindrome di Horner descrive un gruppo di tre sintomi che derivano dalla stessa causa sottostante. Questi sintomi sono:
- Palpebra superiore parzialmente cadente (ptosi)
- Piccole dimensioni della pupilla (miosi)
- Perdita di sudorazione sul viso (anidrosi facciale)
Normalmente questi stessi sintomi oculari non causano la perdita della vista o altri problemi di salute.
Questi sintomi si verificano solo su un lato del viso, lo stesso lato. In altre parole, saranno interessate solo la palpebra e la pupilla sullo stesso lato del viso. A seconda della causa esatta della sindrome di Horner, la perdita di sudorazione sul viso potrebbe verificarsi su metà del viso o solo sulla fronte di metà del viso. In altri casi, questo sintomo potrebbe essere assente.
Alcune persone con la sindrome di Horner sperimenteranno ulteriori sintomi legati alla condizione. Questi sintomi sono più variabili e potrebbero o non potrebbero essere presenti, in parte a seconda della natura esatta della rottura dei nervi. Questi includono arrossamento del viso e dolore agli occhi.
Inoltre, la causa alla base della sindrome di Horner può portare a sintomi specifici. Ad esempio, qualcuno con la sindrome di Horner a causa di un cancro ai polmoni potrebbe avere una tosse che non scompare. Qualcuno con la sindrome di Horner da dissezione dell'arteria carotide potrebbe avere dolore alla testa, al collo o al viso. Allo stesso modo, qualcuno con la sindrome di Horner da un ictus potrebbe avere vertigini o altri sintomi neurologici.
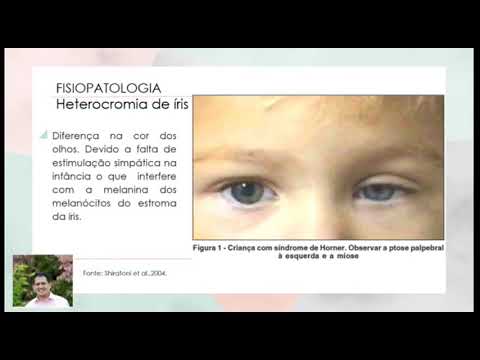
La sindrome di Horner che si manifesta nei primi due anni di vita di solito causa un ulteriore sintomo: l'eterocromia dell'iride, il che significa semplicemente che l'iride sul lato affetto appare più chiara dell'iride sul lato non affetto.
Cause
Il sistema nervoso simpatico è un componente del corpo che aiuta a regolare alcune attività inconsce nel corpo. In particolare, il sistema nervoso simpatico risponde ai fattori di stress, motivo per cui a volte viene chiamata risposta "combatti o fuggi" del tuo corpo.
Il sistema nervoso simpatico invia messaggi a molte parti diverse del tuo corpo, così puoi essere supportato in modo ottimale per rispondere alle situazioni pericolose. Il cervello invia questi messaggi a varie parti del corpo attraverso un complicato sistema di nervi e neuroni.
Nella sindrome di Horner, una parte specifica del sistema nervoso simpatico è danneggiata: il percorso oculosimpatico, che invia messaggi dal cervello e infine all'occhio (e parti del viso). Il percorso è lungo e complesso. I primi neuroni iniziano nel cervello e viaggiano lungo il midollo spinale fino al livello del torace. Qui, i neuroni stabiliscono una connessione con un altro gruppo di neuroni che risale un percorso diverso molto vicino al midollo spinale. Segnalano un altro gruppo di neuroni che si diramano a livello del collo. Questi neuroni viaggiano lungo un'importante arteria del collo (l'arteria carotide) prima di entrare nel cranio e infine di uscire vicino all'orbita dell'occhio.
Normalmente, i segnali in questo percorso inviano messaggi per aiutare il tuo corpo a rispondere allo stress. In particolare, inviano un messaggio a uno dei muscoli della palpebra per aiutarlo ad aprirsi più ampiamente. Invia anche messaggi all'alunno, per aiutarlo ad aprirsi di più e quindi a far entrare più luce. Invia anche un messaggio alle ghiandole sudoripare, per aiutarle a sudare.
Quando questo passaggio è danneggiato, altri segnali nervosi che si oppongono a questi messaggi tendono a dominare, portando a una palpebra cadente, una piccola pupilla e mancanza di sudore.
A causa del percorso lungo e complesso seguito dal percorso oculo-simpatico, malattie che colpiscono più parti del corpo possono portare alla sindrome di Horner. Ciò include le malattie che colpiscono il tronco cerebrale (parte inferiore del cervello), il midollo spinale, il torace e il collo.
Se questi nervi sono danneggiati in qualche modo, il percorso può bloccarsi e possono verificarsi i sintomi della sindrome di Horner. L'intensità dei sintomi dipende spesso dalla gravità del danno alla via nervosa.
Come funziona il sistema nervoso autonomoQuesto tipo di sindrome di Horner è chiamato Horner acquisito, perché deriva da qualche altra malattia e non è presente dalla nascita. Ad esempio, i problemi nel primo gruppo di neuroni potrebbero derivare da problemi medici come:
- Ictus
- Sclerosi multipla
- Encefalite
- Meningite
- Tumore al cervello o al midollo spinale
- Trauma spinale
Il danno alla seconda serie di nervi nel percorso potrebbe derivare da altri problemi sottostanti, come:
- Cancro ai polmoni
- Costola cervicale
- Aneurisma (rigonfiamento) dell'arteria succlavia
- Ascesso dentale della mascella inferiore
- Danni ai nervi da procedure mediche (ad es. Tiroidectomia, tonsillectomia, angiografia carotidea)
Il danno al terzo gruppo di nervi nel percorso potrebbe derivare da tipi di problemi medici, come:
- Aneurisma (rigonfiamento) o dissezione (lacerazione) dell'arteria carotide interna
- Arterite temporale
- Infezione da herpes zoster
In alcuni casi, la causa della sindrome di Horner non viene mai identificata. Questa è chiamata sindrome di Horner "idiopatica".
Sindrome di Horner congenita rispetto a quella acquisita
In termini di classificazione, la sindrome di Horner che è congenita (presente dal periodo neonatale) è solitamente distinta dalla sindrome di Horner che si manifesta più tardi nella vita (sindrome di Horner acquisita). La maggior parte dei casi di Horner congenito derivano anche da danni ai nervi oculo-simpatici. Ad esempio, questo potrebbe accadere da:
- Danni ai nervi da trauma alla nascita
- Neuroblastomi o altri tumori cerebrali
- Anomalie congenite nella formazione dell'arteria carotide
- Danno post-virale
- Ernia del disco cervicale
Forma congenita rara
La maggior parte dei casi di sindrome di Horner acquisita e congenita non sono ereditari e non sono familiari. Tuttavia, esiste una forma congenita estremamente rara della sindrome di Horner causata da una mutazione genetica dominante. Questa rara forma di sindrome di Horner può essere trasmessa alle famiglie. In questa situazione, c'è una probabilità del 50% che anche un bambino nato da qualcuno con questa forma della sindrome abbia sintomi.
Diagnosi
Una corretta diagnosi della sindrome di Horner può essere difficile. Molte diverse sindromi mediche potrebbero causare una pupilla rimpicciolita e / o una palpebra cadente e potrebbero essere confuse con la sindrome di Horner. È importante escludere queste altre potenziali condizioni (come la neurite ottica o la paralisi del terzo nervo).
La corretta diagnosi della causa alla base della sindrome di Horner è importante. Alcune volte, la causa sottostante è abbastanza innocua. Altre volte, la sindrome di Horner può essere un segno di un disturbo potenzialmente letale, come cancro ai polmoni, neuroblastoma o dissezione dell'arteria carotide.
La sindrome di Horner che si manifesta insieme al dolore o ai sintomi neurologici è particolarmente preoccupante per i medici.
Una storia medica dettagliata e un esame fisico sono estremamente importanti per la diagnosi. Il medico chiederà sintomi che potrebbero fornire indizi sulla causa sottostante. È anche importante che facciano domande per valutare se la sindrome di Horner potrebbe essere stata causata da un farmaco che hai preso o come risultato di una lesione da una procedura medica.
Anche un esame della vista dettagliato è fondamentale. Ad esempio, il medico controllerà come entrambe le pupille rispondono alla luce e se puoi muovere gli occhi normalmente. I medici dovranno anche prestare particolare attenzione ai sistemi neurologico, polmonare e cardiovascolare.
Uno dei primi passi nella diagnosi è individuare l'area generale della catena oculo-simpatica che è danneggiata. I sintomi e l'esame possono fornire alcuni indizi su questo. Esistono anche test che utilizzano colliri contenenti farmaci specifici che possono essere molto utili. Somministrando colliri di farmaci come l'apraclonidina e poi osservando come rispondono i tuoi occhi, il tuo medico potrebbe essere in grado di avere un'idea migliore dell'area generale del problema.
Possono essere importanti anche esami generali del sangue e di laboratorio. Questi varieranno in base al contesto. Potrebbe essere necessario un test come:
- Analisi del sangue generale per testare le analisi chimiche del sangue, le cellule del sangue e l'infiammazione
- Esami del sangue per escludere cause infettive
- Test delle urine per aiutare a escludere il neuroblastoma (cancro al cervello comune nei bambini piccoli)
- Radiografia del torace o TC del torace (se il cancro ai polmoni è un problema)
- TC della testa o risonanza magnetica (per valutare l'ictus o alcuni altri problemi cerebrali)
Potresti aver bisogno di ulteriori test, a seconda della tua situazione specifica.
Trattamento
Il trattamento per la sindrome di Horner dipende dalla causa sottostante. Nessun trattamento può iniziare fino a quando non viene fatta una diagnosi corretta. Alcuni potenziali trattamenti potrebbero includere:
- Chirurgia, radioterapia o chemioterapia per i tumori
- Agenti antipiastrinici e trattamenti minimamente invasivi come l'angioplastica (per la dissezione dell'arteria carotide)
- Agenti di dissoluzione dei coaguli, per tipi specifici di ictus
- Antibiotici o farmaci antivirali, per cause infettive
- Farmaci antinfiammatori (ad es. Per la sclerosi multipla)
Ciò potrebbe richiedere l'intervento di vari tipi di medici specialisti, come pneumologi, neuro-oftalmologi e oncologi. In molti casi, i sintomi della sindrome di Horner scompariranno una volta affrontata la condizione sottostante. In altri casi, non è disponibile alcun trattamento.
Una parola da Verywell
I sintomi della sindrome di Horner stessa di solito non sono molto gravi e spesso non interferiscono molto con la propria vita. Tuttavia, è importante essere valutati se tu o qualcuno a cui tieni ha i sintomi della sindrome di Horner. È particolarmente importante essere visti da un medico se i sintomi iniziano dopo un incidente traumatico o se sono presenti anche sintomi come vertigini, debolezza muscolare, forte mal di testa o dolore al collo. Questo ti darà tranquillità, come può fare il tuo medico assicurati di non avere un serio problema di fondo. Potrebbe volerci un po 'per raggiungere una diagnosi generale, ma il tuo team sanitario lavorerà con te per darti le risposte di cui hai bisogno.