Contenuto
L'epilessia è un disturbo caratterizzato da una comunicazione incontrollata e disorganizzata tra le cellule nervose del cervello. In circa la metà delle persone a cui viene diagnosticata l'epilessia, la causa è sconosciuta.Per l'altra metà, la causa può essere attribuita a uno o più fattori specifici come genetica, lesioni o danni cerebrali, cambiamenti strutturali nel cervello, determinate condizioni e malattie e disturbi dello sviluppo.
Cause comuni
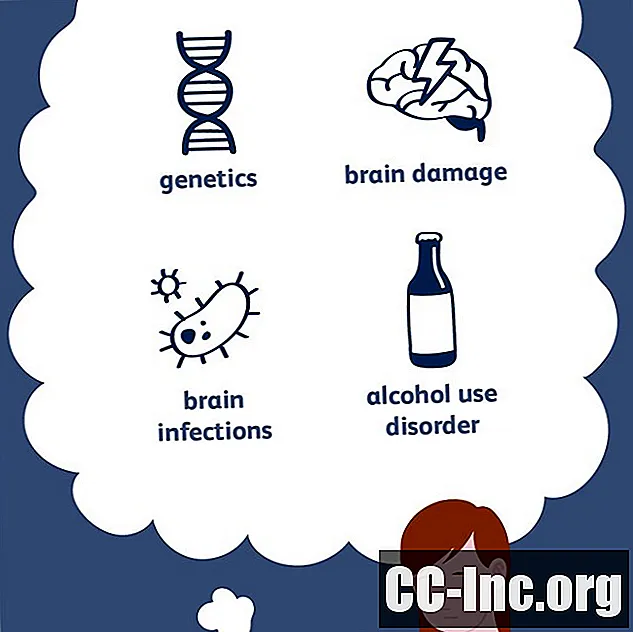
L'epilessia è una malattia complessa con una varietà di cause. Tutto ciò che interrompe il normale schema elettrico del cervello può portare a convulsioni. Circa la metà dei casi di epilessia può essere collegata a fattori specifici, tra cui:
- Genetica
- Danno cerebrale
- Infezioni cerebrali
- Disturbi dello sviluppo
- Cambiamenti strutturali nel cervello
- Alcol
Genetica
La maggior parte delle epilessie genetiche inizia nell'infanzia e sono causate da un difetto genetico nei canali ionici o nei recettori.
È importante notare che per la maggior parte delle persone con una forma genetica di epilessia, i geni non sono l'unica causa. (La genetica è trattata più dettagliatamente di seguito.)
Danno cerebrale
Le condizioni che causano danni al cervello possono causare l'epilessia. Questi includono:
- Ictus
- Tumori
- Lesioni alla testa traumatiche
- Danno cerebrale che si verifica prima della nascita (ad esempio da mancanza di ossigeno o infezione materna)
L'ictus è la principale causa di epilessia negli adulti a cui viene diagnosticata dopo i 65 anni.
Una panoramica dell'ictusInfezioni cerebrali
Alcuni casi di epilessia sono causati da infezioni che colpiscono e infiammano il cervello, come:
- Meningite
- Encefalite virale
- Tubercolosi
- Sindrome da immunodeficienza acquisita (AIDS)
Disturbi dello sviluppo
L'epilessia sembra essere più comune nelle persone con alcuni disturbi dello sviluppo, tra cui:
- Autismo
- Sindrome di Down
- Paralisi cerebrale
- Disabilità intellettuale
Cambiamenti strutturali nel cervello
Alcune differenze nella struttura del tuo cervello possono causare convulsioni, tra cui:
- Sclerosi ippocampale (un ippocampo rimpicciolito, una parte del cervello che svolge un ruolo importante nell'apprendimento, nella memoria e nelle emozioni)
- Displasia corticale focale (anormalità dello sviluppo del cervello in cui i neuroni non sono riusciti a migrare nella loro posizione appropriata)
Alcol
Alcuni studi hanno dimostrato che l'abuso cronico di alcol può essere associato allo sviluppo di epilessia in alcune persone. Questa ricerca suggerisce che ripetuti attacchi di astinenza da alcol possono rendere il cervello più eccitabile nel tempo. Inoltre, questa popolazione ha anche una maggiore incidenza di lesioni cerebrali traumatiche che possono anche causare epilessia.
Genetica
Se l'epilessia è presente nella tua famiglia, è molto probabilmente dovuto a una componente genetica. Alcune epilessie con cause sconosciute possono anche avere una componente genetica non ancora compresa.
Sebbene alcuni geni specifici siano collegati a determinati tipi di epilessia, nella maggior parte dei casi i geni non necessariamente causa epilessia: potrebbero semplicemente aumentare le probabilità che si verifichi nelle giuste circostanze.
Ad esempio, se subisci una lesione traumatica alla testa e hai una storia familiare di epilessia, potresti avere maggiori probabilità di svilupparla. I geni sono solo un pezzo del complesso puzzle per la maggior parte delle persone.
È noto che molte delle sindromi e dei tipi specifici di epilessia hanno una componente genetica.
Epilessia neonatale familiare
Le convulsioni di solito iniziano tra quattro e sette giorni dopo la nascita di un bambino e la maggior parte si interrompe circa sei settimane dopo la nascita, anche se potrebbero non interrompersi fino ai 4 mesi di età. Alcuni bambini possono anche finire per avere convulsioni più tardi nella vita.
Le mutazioni nel gene KCNQ2 sono più spesso la causa, sebbene anche le mutazioni nel gene KCNQ3 possano essere un fattore.
Epilessia genetica con convulsioni febbrili Plus (GEFS +)
GEFS + è uno spettro di disturbi convulsivi. Le convulsioni di solito iniziano tra i 6 mesi ei 6 anni quando il bambino ha la febbre, chiamata convulsioni febbrili.
Alcuni bambini sviluppano anche convulsioni senza febbre, generalmente convulsioni generalizzate come assenza, tonico-cloniche, miocloniche o atoniche. Le crisi in genere si interrompono durante la prima adolescenza.
SCN1A, SCN1B, GABRG2 e PCDH19 sono alcuni dei geni che sono stati collegati a GEFS +.
Sindrome di Dravet
Questa sindrome è considerata sul lato grave dello spettro GEFS +. Le crisi di solito iniziano intorno all'età di 6 mesi. Molti bambini con questa sindrome hanno la prima crisi quando hanno la febbre.
Si sviluppano anche crisi di assenza miocloniche, tonico-cloniche e atipiche, che sono difficili da controllare e possono peggiorare con l'avanzare dell'età. La disabilità intellettiva è comune.
Più dell'80% delle persone con sindrome di Dravet presenta mutazioni nel gene del canale del sodio SCN1A.
Sindrome di Ohtahara
In questa rara sindrome, le convulsioni toniche di solito iniziano entro il primo mese dopo la nascita, sebbene ciò possa accadere fino a tre mesi dopo.
Un bambino su tre può anche sviluppare convulsioni focali, atoniche, miocloniche o tonico-cloniche. Sebbene raro, questo tipo di epilessia può essere fatale prima dei 2 anni. Alcuni bambini possono successivamente sviluppare la sindrome di West o la sindrome di Lennox-Gastaut.
Un certo numero di geni è stato associato alla sindrome di Ohtahara, tra cui STXBP1, SLC25A22, CDKL5, ARX, SPTAN1, PCDH19, KCNQ2 e SCN2A.
Epilessia mioclonica giovanile
Una delle epilessie generalizzate più comuni con una componente genetica, l'epilessia mioclonica giovanile è costituita da crisi tonico-cloniche, assenza e miocloniche che iniziano nell'infanzia o nell'adolescenza, di solito tra i 12 ei 18 anni. Le crisi tendono ad essere buone -controllato con i farmaci e sembra migliorare quando si raggiungono i 40 anni.
I geni associati a questa sindrome sono CACNB4, GABRA1, GABRD e EFHC1, sebbene i modelli tendano ad essere complessi.
Epilessia del lobo frontale notturna autosomica dominante
Le convulsioni in genere iniziano intorno all'età di 9 anni e la maggior parte inizia all'età di 20 anni. Si verificano brevemente, più volte durante il sonno e vanno dal semplice risveglio a provocare urla, vagabondaggio, torsioni, pianti o altre risposte focali.
Sebbene questa sindrome duri per tutta la vita, le convulsioni non peggioreranno e potrebbero effettivamente diventare meno frequenti e più miti con l'età. Di solito sono anche ben controllati con i farmaci. Questa epilessia non è molto comune ed è quasi sempre ereditata.
Le mutazioni nei geni della subunità del recettore nicotinico CHRNA4, CHRNB2, CHRNA2 e DEPDC5 sono state collegate a questa sindrome.
Epilessia di assenza infantile
Le crisi di assenza di solito iniziano tra i 2 ei 12 anni e sono spesso genetiche. In circa 2 bambini su 3, le crisi si interrompono durante l'adolescenza. Alcuni continuano a sviluppare altri tipi di convulsioni.
I geni associati all'epilessia dell'assenza infantile includono GABRG2 e CACNA1A.
Epilessia da assenza giovanile
Questa sindrome inizia più tardi nella vita e le crisi tendono a durare più a lungo rispetto all'epilessia di assenza infantile. Di solito è anche una condizione permanente, mentre i bambini con epilessia da assenza infantile tendono a superare le loro crisi.
Le crisi di assenza di solito iniziano tra i 9 ei 13 anni, anche se possono iniziare da 8 a 20 anni. Le crisi tonico-cloniche, tipicamente al risveglio, si osservano anche in circa l'80% delle persone con questa sindrome.
La causa è spesso genetica e i geni legati all'epilessia dell'assenza giovanile sono GABRG2 e CACNA1A, così come altri.
Epilessia con crisi tonico-cloniche generalizzate da sole
Le crisi tonico-cloniche possono iniziare ovunque dall'età di 5 a 40 anni, anche se la maggior parte inizia tra gli 11 ei 23 anni. Le crisi di solito si verificano entro due ore dal risveglio.
La privazione del sonno, la stanchezza, l'alcol, le mestruazioni, le luci lampeggianti e la febbre sono spesso fattori scatenanti e la maggior parte delle persone avrà bisogno di farmaci per tutta la vita.
Il gene principale associato a questa sindrome è CLCN2.
Epilessia familiare del lobo temporale
Se hai convulsioni focali che iniziano nel lobo temporale e una storia familiare di convulsioni simili, sei considerato avere questa sindrome. Le crisi tendono ad essere piuttosto rare e lievi; così miti, infatti, che potrebbero non essere riconosciuti.
Le crisi di solito iniziano dopo i 10 anni e sono facilmente controllabili con i farmaci.
Il gene associato a questa epilessia ereditaria è DEPDC5.
Epilessia focale familiare con focolai variabili
Questa epilessia ereditaria consiste tipicamente in un tipo specifico di crisi focale. Quelli in una famiglia che hanno l'epilessia hanno tutti un unico tipo di crisi focale, ma le crisi possono iniziare in diverse parti del loro cervello.
Le crisi sono in genere facili da controllare con i farmaci e di solito sono poco frequenti.
Anche il gene DEPDC5 è collegato a questa sindrome.
Sindrome di West
Gli spasmi infantili iniziano nel primo anno di vita e di solito si interrompono tra i 2 ei 4 anni.
In questa sindrome sono state trovate anomalie nei geni ARX, CDKL5, SPTAN1 e STXBP1, sebbene altre cause includano anomalie strutturali del cervello, a volte di natura genetica, e anomalie cromosomiche.
Epilessia rolandica benigna
Conosciuta anche come epilessia infantile con picchi centrotemporali, questa sindrome colpisce circa il 15% dei bambini con epilessia ed è più comune nei bambini con parenti stretti affetti da epilessia. La maggior parte la supera all'età di 15 anni.
Il gene associato a questa sindrome è GRIN2A, anche se questo è un altro caso in cui il pattern genetico è estremamente complesso.
Fattori di rischio
I fattori di rischio più comuni per l'epilessia includono:
- Età: Sebbene possa iniziare a qualsiasi età, l'epilessia tende a manifestarsi più spesso nei bambini e negli anziani.
- Storia famigliare: Se qualcuno nella tua famiglia ha l'epilessia, il rischio di svilupparla potrebbe essere maggiore.
- Storia di lesioni alla testa: Le convulsioni possono svilupparsi ore, giorni, mesi o persino anni dopo un trauma cranico e il rischio può essere maggiore se si ha anche una storia familiare di epilessia.
- Convulsioni durante l'infanzia: Se hai avuto un attacco prolungato o un'altra condizione neurologica durante l'infanzia, il rischio di epilessia è maggiore. Questo non include le convulsioni febbrili, che si verificano quando hai la febbre alta, a meno che le tue convulsioni febbrili non fossero anormalmente lunghe.
- Fattori di nascita: Se eri piccolo alla nascita; sei stato privato dell'ossigeno in qualsiasi momento prima, durante o dopo la tua nascita; hai avuto crisi epilettiche entro il primo mese dalla nascita; o sei nato con anomalie nel cervello, il rischio di epilessia è maggiore.
Trigger di sequestro
Alcune circostanze o situazioni possono aumentare la probabilità di avere un attacco. Questi sono noti come trigger e se sei in grado di capire quali sono i tuoi, tali informazioni possono aiutarti a gestire e potenzialmente prevenire più crisi.
I fattori che possono contribuire alle crisi includono:
- Privazione del sonno, che sia interrotta o persa
- Mancanza o salto del farmaco
- Essere malati, con o senza febbre
- Sentirsi stressato
- Eventuali farmaci, da banco, prescrizione o integratori alimentari, che potrebbero interferire con l'efficacia dei farmaci per le crisi
- Non assumere abbastanza vitamine e minerali
- Basso livello di zucchero nel sangue
- Cicli mestruali e / o cambiamenti ormonali come la pubertà e la menopausa
- Luci lampeggianti o schemi visivi specifici, come nei videogiochi (epilessia convulsiva foto)
- Alcuni cibi, attività o rumori
- Uso intenso di alcol o ritiro dall'alcool
- Uso di droghe ricreative
Una parola da Verywell
La maggior parte dei fattori di rischio per l'epilessia sono fuori dal tuo controllo o difficili da controllare. Se ritieni di essere ad alto rischio, potresti voler limitare la quantità di alcol che bevi ed essere particolarmente cauto quando si tratta di lesioni alla testa.
Indipendentemente dalla causa dell'epilessia, hai molte opzioni per controllare le tue convulsioni, che possono aiutarti a vivere una vita piena.
Come viene diagnosticata l'epilessia