
Contenuto
La retinopatia diabetica, una complicanza del diabete di tipo 1 e di tipo 2 che colpisce la vista, è la causa più comune di disturbi della vista e cecità tra gli adulti negli Stati Uniti. Secondo i Centers for Disease Control and Prevention (CDC), più di 7 milioni di persone hanno la retinopatia diabetica e si prevede che la prevalenza quasi raddoppierà entro il 2050. La condizione è il risultato di danni ai vasi sanguigni della retina, i soggetti sensibili alla luce strato di tessuto nella parte posteriore dell'occhio. Un importante fattore di rischio per questa condizione sono i livelli scarsamente controllati di glucosio (zucchero) nel sangue.La retinopatia diabetica è causata da danni ai vasi sanguigni nella retina.
La retinopatia diabetica colpisce entrambi gli occhi, in genere progredisce attraverso quattro fasi distinte. Nelle fasi iniziali, la condizione può produrre pochi, se non nessuno, sintomi. Man mano che progredisce, possono svilupparsi sintomi come mosche volanti e visione offuscata che, se diagnosticati precocemente, possono essere trattati con un'attenta gestione del diabete. La retinopatia diabetica più avanzata può richiedere un trattamento laser o un intervento chirurgico. La retinopatia diabetica non trattata può portare alla completa perdita della vista.
Fasi e sintomi
La retinopatia diabetica progredisce attraverso quattro fasi, ciascuna distinta dal grado e dal tipo di danno alla retina.
| Fasi della retinopatia diabetica | |
|---|---|
| Palcoscenico | Danni che si verificano |
| Retinopatia diabetica lieve non proliferativa (NPDR) | Piccole aree di gonfiore chiamate microaneurismi da cui il fluido può fuoriuscire nella retina |
| Retinopatia diabetica moderata non proliferativa | I cambiamenti nei vasi sanguigni impediscono il rilascio di sangue alla retina, innescando un gonfiore chiamato edema maculare diabetico (DME) |
| Grave retinopatia diabetica non proliferativa | Aumento del blocco che priva la retina del sangue necessario per far crescere nuovi vasi; nelle aree in cui ciò accade compaiono proteine chiamate fattori di crescita. |
| Retinopatia diabetica proliferativa (PDR) | Blocco completo che porta alla crescita di vasi sanguigni anomali e fragili all'interno della retina e anche del vitreo (la sostanza gelatinosa trasparente al centro dell'occhio). Si può formare tessuto cicatriziale, che a sua volta può causare il distacco della retina dal tessuto sottostante, una condizione chiamata distacco di retina che può portare alla cecità permanente. |
Nella fase iniziale della retinopatia diabetica, una persona in cui la condizione si sta sviluppando non si renderà conto che c'è qualcosa che non va nei suoi occhi. Man mano che avanza, tuttavia, inizieranno a manifestarsi i sintomi:
- Floater (granelli, macchie, punti o altre forme che sembrano fluttuare nel campo visivo)
- Visione offuscata
- Focus che va dentro e fuori
- Visione dei colori alterata
- Blocco della vista (di solito a causa di una grande emorragia all'interno dell'occhio)
- Difficoltà a vedere di notte
- Perdita della vista
Causa
La retinopatia diabetica si verifica quando i livelli di glucosio nel sangue non sono controllati adeguatamente. Questo perché la sana funzione della luce che assorbe la retina e invia segnali attraverso il nervo ottico al cervello per essere interpretati come ciò che vediamo dipende da un ricco apporto di vasi sanguigni. Alti livelli di zucchero nel sangue (iperglicemia) indeboliscono i vasi sanguigni, portando alla fuoriuscita di liquidi nella retina e nel vitreo e alla crescita di nuovi vasi sanguigni deboli come descritto sopra.
Più a lungo una persona soffre di diabete non controllato, maggiori sono le probabilità che sviluppi la retinopatia diabetica. Le donne con diabete che rimangono incinte o che sviluppano il diabete gestazionale sono a maggior rischio, così come le persone di origine ispanica, nativa americana o afro-americana. Il fumo aumenta anche il rischio di retinopatia diabetica.
Alcune complicanze del diabete sono associate allo sviluppo della retinopatia diabetica, in particolare l'ipertensione (ipertensione) e il colesterolo alto.
Diagnosi
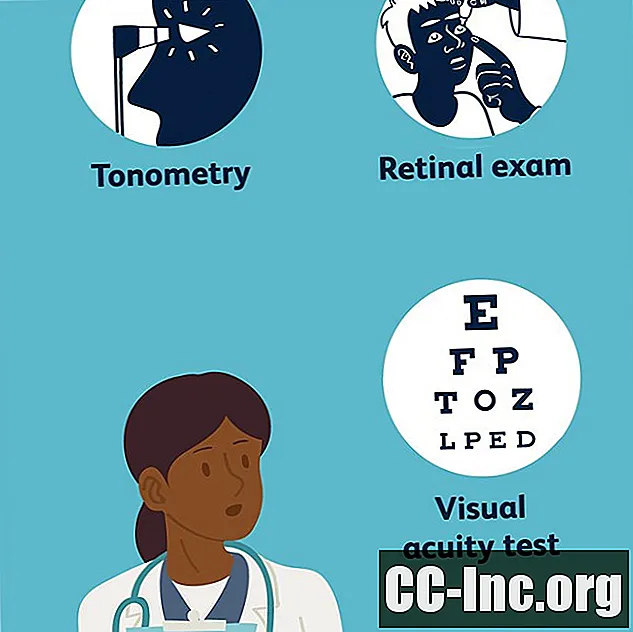
L'unico modo per diagnosticare la retinopatia diabetica è con una visita oculistica completa. Secondo il National Eye Institute, dei numerosi test standard eseguiti durante un esame della vista, quelli che aiuteranno a casa in una diagnosi di retinopatia diabetica sono:
- Acuità visiva, che determina quanto bene una persona può vedere a varie distanze utilizzando una mappa oculare
- Tonometria, una misura della pressione all'interno dell'occhio
- Esame della retina, in cui vengono inserite gocce nell'occhio per dilatare le pupille, consentendo al medico una visione chiara della retina. Lui o lei sarà in grado di vedere cambiamenti o perdite dai vasi sanguigni; segni premonitori di vasi sanguigni che perdono come depositi di grasso; gonfiore della macula; cambiamenti nella lente dell'occhio; e danni al tessuto nervoso.
Altri test a volte eseguiti se si sospetta o viene diagnosticata la retinopatia diabetica includono:
- Tomografia a coerenza ottica (OCT), una tecnologia di imaging non invasiva utilizzata per ottenere immagini in sezione trasversale ad alta risoluzione della retina
- Angiogramma con fluoresceina, in cui un colorante fluorescente iniettato nel flusso sanguigno (di solito attraverso una vena del braccio) viaggia attraverso il flusso sanguigno verso i vasi nella retina. È quindi possibile scattare foto della retina e utilizzarle per concentrarsi su aree problematiche specifiche.
Trattamento
Il modo in cui viene trattata la retinopatia diabetica dipende in gran parte dallo stadio raggiunto. All'inizio, non può essere necessario alcun trattamento a parte il monitoraggio attento della salute degli occhi e l'adozione di misure per migliorare il modo in cui viene gestito il diabete. Migliorare il controllo della glicemia spesso può rallentare la progressione del danno alla retina.
Se la retinopatia diabetica raggiunge uno stadio avanzato, tuttavia, può essere necessaria subito una qualsiasi delle numerose procedure chirurgiche. Secondo la Mayo Clinic, questi sono:
- Fotocoagulazione, noto anche come trattamento laser focale, in cui i laser vengono utilizzati per arrestare o rallentare la fuoriuscita da vasi sanguigni anomali. Questo trattamento, che di solito si svolge in uno studio medico o in una clinica oculistica, non è in grado di riportare la visione offuscata alla normalità, ma aiuterà a prevenirne il peggioramento.
- Fotocoagulazione panretinica, un'altra procedura che utilizza i laser che a volte viene chiamata trattamento laser a dispersione. L'obiettivo è ridurre i vasi sanguigni anomali. Può anche essere eseguito in uno studio medico o in una clinica oculistica. Può portare alla perdita di una visione periferica o notturna.
- Vitrectomia, in cui viene praticata una piccola incisione nell'occhio per rimuovere il sangue dal vitreo e dal tessuto cicatriziale che potrebbe tirare la retina. Una vitrectomia viene eseguita in un centro chirurgico o in un ospedale utilizzando l'anestesia locale o generale.
- Terapia anti-VEGF. Questa procedura prevede l'iniezione di farmaci chiamati inibitori del fattore di crescita endoteliale vascolare (VEGF) nel vitreo dell'occhio per aiutare a fermare la crescita di nuovi vasi sanguigni. Gli inibitori del VEGF agiscono bloccando gli effetti dei segnali di crescita che il corpo invia per generare nuovi vasi sanguigni. A volte la terapia anti-VEGF viene utilizzata insieme alla fotocoagulazione panretinica. Sebbene gli studi sulla terapia anti-VEGF nel trattamento della retinopatia diabetica siano promettenti, questo approccio non è ancora considerato standard.
Una parola da Verywell
Come con molte complicanze del diabete, è del tutto possibile evitare la retinopatia diabetica e altri problemi agli occhi associati alla malattia prima che siano necessarie misure come la chirurgia. La cosa più efficace che puoi fare è gestire il tuo diabete secondo le istruzioni del tuo medico. Ciò significherà mangiare in modo sano, con un'enfasi su cibi a basso contenuto di carboidrati e calorie e ricchi di sostanze nutritive; essere fisicamente attivi; se fumi, prendi a calci l'abitudine; monitorare regolarmente la glicemia; e prendendo insulina o qualsiasi farmaco che ti è stato prescritto esattamente come ti ha detto il medico. Dovresti anche essere proattivo riguardo alla salute degli occhi: fai esami regolari e se noti cambiamenti della vista, consulta subito il tuo oculista.