
Contenuto
- Scopo del test
- Diagnosi
- Rischi e controindicazioni
- Prima del test
- Durante il test
- Dopo il test
- Interpretazione dei risultati
Se si notano anomalie, è possibile eseguire una biopsia o una rimozione del polipo per aiutare nella diagnosi di cancro al colon, polipi precancerosi o altre preoccupazioni, come la malattia infiammatoria intestinale.
Scopo del test
Una colonscopia può essere eseguita come test di screening (colonscopia di screening) per cercare eventuali prove di cancro o polipi, o come test diagnostico (colonscopia diagnostica) quando si sospettano determinati problemi.
Selezione
Sebbene ci siano state polemiche sul beneficio di alcuni test di screening del cancro, come i test PSA per il cancro alla prostata, è stato chiaramente dimostrato che lo screening della colonscopia riduce il rischio che una persona muoia di cancro al colon.
La colonscopia è anche un po 'unica tra i test di screening del cancro. La maggior parte dei test di screening vengono eseguiti nel tentativo di trovare il cancro nelle prime fasi, qualcosa chiamato "diagnosi precoce". Tuttavia una colonscopia può anche svolgere un ruolo nella prevenzione. Se un polipo precanceroso viene trovato e rimosso prima che abbia il tempo di svilupparsi in un tumore canceroso, può anche essere eseguita una colonscopia impedire il cancro al colon si verifica in primo luogo.
Per le persone a rischio medio di sviluppare il cancro al colon, alcune organizzazioni mediche raccomandano una colonscopia di screening all'età di 50 anni e successivamente ogni 10 anni se i risultati sono inizialmente normali. In alternativa, l'American Cancer Society raccomanda lo screening a partire dall'età di 45 anni per le persone a rischio medio. Lo screening è consigliato anche in giovane età (e più spesso) per coloro che hanno fattori di rischio per il cancro del colon, come:
- Una storia familiare della malattia
- Sindromi ereditarie, come la sindrome di Lynch o la poliposi adenomatosa familiare
- Una storia di polipi precancerosi
- Una storia di malattia infiammatoria intestinale (IBS), come il morbo di Crohn o la colite ulcerosa. Con l'IBS, a volte sarà necessario eseguire una colonscopia regolarmente come ogni anno per valutare il livello di infiammazione e l'effetto che la malattia sta avendo sul colon.
Diagnosi
Una colonscopia diagnostica può essere raccomandata per coloro che hanno sintomi o segni di cancro al colon, come ad esempio:
- Sanguinamento rettale
- Un cambiamento nelle abitudini intestinali
- Un cambiamento nel colore o nella forma delle feci
- Una sensazione come la necessità di defecare anche dopo aver avuto un movimento intestinale (tenesmo)
- Dolore addominale o gonfiore
- Perdita di peso involontaria
- Anemia inspiegabile
Masse o cambiamenti nell'intestino possono segnalare la presenza di cancro e di solito è necessaria una biopsia per confermare o confutare la diagnosi.
La colonscopia può anche rilevare:
- Polipi del colon: tipi precancerosi e non precancerosi
- Fonte di sanguinamento rettale, se presente
- Ulcere
- Fistole: in condizioni come il morbo di Crohn possono verificarsi passaggi anormali tra il colon e altre regioni del corpo, come la pelle intorno al retto.
Test complementari
Se durante una colonscopia viene rilevata una regione o una massa anomala nel colon, è possibile utilizzare un attacco speciale all'estremità del colonscopio per eseguire una biopsia. Se viene trovato un polipo, è possibile rimuoverlo utilizzando un anello di filo metallico sul colonscopio (polipectomia). I campioni vengono inviati a un laboratorio per ulteriori test.
Limitazioni
Per circa il 10% delle persone, il colonscopio non può essere inserito fino all'inizio del colon (colon destro). In quest'area si trova un numero significativo di tumori del colon. Questi individui potrebbero aver bisogno di una colonscopia ripetuta o di una colonscopia virtuale per valutare questa regione.
Test simili
A differenza di una colonscopia convenzionale, che è invasiva, una colonscopia virtuale (chiamata anche colonscopia TC) comporta l'osservazione indiretta del colon tramite una scansione TC dopo che una persona beve una soluzione di contrasto. La colonscopia virtuale è consigliata ogni cinque anni, rispetto ai 10 anni per una procedura convenzionale.
Per le persone a rischio medio di sviluppare il cancro del colon, le procedure offrono un'efficacia simile, sebbene una colonscopia virtuale abbia meno probabilità di rilevare lesioni piatte (lesioni sessili) o polipi piccoli (meno di 6 millimetri). Per coloro che hanno un rischio elevato di cancro al colon, hanno sintomi come sanguinamento o hanno una malattia infiammatoria intestinale, la colonscopia convenzionale è l'approccio preferito.
Uno dei chiari vantaggi di una colonscopia convenzionale è che durante la procedura è possibile eseguire una biopsia o la rimozione di un polipo. Se una qualsiasi di queste lesioni viene rilevata con una colonscopia virtuale, sarà necessario eseguire una colonscopia convenzionale (e il colon potrebbe essere necessario ripetere la preparazione a meno che i test non possano essere eseguiti lo stesso giorno).
Altri test
Altri test sono stati valutati nel corso degli anni nel tentativo di rilevare il cancro al colon nelle prime fasi, sebbene nessuno sia efficace come la colonscopia. Uno striscio di guaiaco (combinato con un esame rettale del medico) o un esame del sangue occulto nelle feci (test effettuati su tre movimenti intestinali separati a casa) possono rilevare il sangue e, secondo il National Cancer Institute, lo striscio di guaiaco è un utile test di screening quando viene fatto ogni uno o due anni.
Sono stati valutati anche i clisteri di bario, ma perdono un numero significativamente maggiore di tumori rispetto a una colonscopia. In questa procedura, viene eseguito uno studio a raggi X dopo che il bario è stato inserito nel colon.
La sigmoidoscopia flessibile è un'altra opzione di screening, ma il suo utilizzo è diminuito a causa della maggiore efficacia della colonscopia.Una sigmoidoscopia utilizza un tubo per lo screening per il cancro del colon o polipi simili a una colonscopia, ma valuta solo il lato sinistro del colon. In quanto tale, la sigmoidoscopia non rileva un numero considerevole di tumori del colon e polipi.
Rischi e controindicazioni
Come ogni procedura medica, una colonscopia comporta potenziali rischi (alcuni relativi alla preparazione del test, altri relativi alla procedura stessa), nonché motivi per cui il test non deve essere eseguito.
Rischi di preparazione
Per eseguire una colonscopia, tutta la materia fecale deve essere rimossa dal colon. Il medico la consiglierà sulle misure da intraprendere per farlo (ulteriori dettagli di seguito).
A seguito di questo sforzo possono verificarsi sovraccarico di liquidi (a causa del grande volume di liquido ingerito con alcuni lassativi) e squilibri elettrolitici (dovuti all'uso di clisteri), ma questa è principalmente una preoccupazione per coloro che hanno condizioni mediche come l'insufficienza cardiaca congestizia o malattie renali.
Rischi della procedura
I potenziali rischi di una procedura di colonscopia stessa includono:
- Sanguinamento-Il sanguinamento si verifica in circa 1 colonscopia su 1.000 ed è più probabile che si verifichi quando viene rimosso un polipo. La maggior parte delle volte, il sanguinamento si risolve da solo senza alcun trattamento.
- Infezione-Le infezioni sono rare dopo una colonscopia, ma è più probabile che si verifichino con una preparazione del colon inadeguata.
- Perforazione del colon-Perforazione del colon (una lacerazione del colon) può verificarsi quando l'aria viene iniettata nel colon o se uno strumento perfora l'intestino. Uno studio del 2013 che ha esaminato oltre 80.000 colonscopie pubblicate nel Giornale mondiale di gastroenterologia ha scoperto che il tasso di perforazione era dello 0,06 percento. I fattori di rischio includevano l'aumento dell'età, il ricovero in ospedale (in terapia intensiva) al momento della procedura, una storia di dolore addominale e il morbo di Crohn. In questo studio, coloro che hanno subito una biopsia o la rimozione di un polipo non hanno avuto un aumentato rischio di perforazione.
- Sindrome postpolipectomia-La sindrome da postpolipectomia si verifica in circa 1 colonscopia su 1.000 ed è più comune quando viene rimosso un polipo e viene utilizzata l'elettrocoagulazione (cauterizzazione o bruciore) per fermare l'emorragia alla base del polipo. I sintomi includono febbre, dolore addominale e un numero elevato di globuli bianchi.
- Rischio di una reazione o allergia all'anestetico utilizzato per la sedazione
Controindicazioni
Non ci sono controindicazioni assolute per una colonscopia, ma ci sono momenti particolari in cui i potenziali benefici della procedura devono essere valutati rispetto ai rischi, inclusi i casi di colite fulminante con ulcerazioni del colon (questo potrebbe aumentare il rischio di perforazione) e megacolon tossico .
La colonscopia deve essere eseguita solo se assolutamente necessario durante la gravidanza (ad esempio se si sospetta un cancro al colon o se è possibile utilizzare una colonscopia al posto della chirurgia del colon).
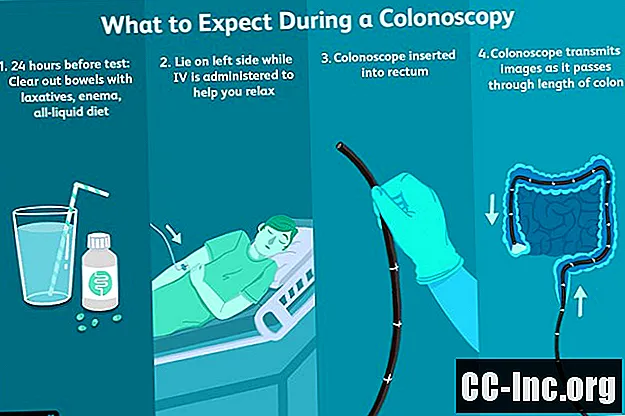
Prima del test
Quando imposti la tua procedura, il tuo medico ti parlerà dei benefici e dei potenziali rischi della colonscopia, dei sintomi che hai e dei fattori di rischio che hai per il cancro al colon. Se in passato hai avuto una colonscopia o un'altra procedura di screening del cancro al colon, il tuo medico ti chiederà di ottenere i tuoi record se i test sono stati eseguiti in una clinica o in un ospedale diverso. Ti parlerà anche dell'importanza di avere una colonscopia regolare e cercherà di ridurre le paure o le preoccupazioni che hai sulla procedura. Se hai domande, assicurati di farle.
Tempistica
Il tempo medio richiesto per la procedura di colonscopia stessa è di circa 30 minuti, ma è importante considerare il quadro generale quando si pianifica questo test, poiché richiederà passaggi di preparazione che potrebbero dover iniziare diversi giorni prima della procedura, nonché il tempo di recupero .
Quando arriverai il giorno del test, avrai bisogno di tempo per un'infermiera per posizionare una flebo e parlare della procedura e dell'anestesia. Dopo la procedura, le persone possono impiegare un tempo variabile fino a quando non sono completamente vigili e pronte a partire.
Posizione
Una colonscopia può essere eseguita in un centro di endoscopia ambulatoriale o in un ospedale. Questi luoghi sono attrezzati per monitorarti mentre ricevi l'anestesia e sono pronti a gestire qualsiasi emergenza che potrebbe sorgere.
Preparazione del colon
La preparazione per una colonscopia per liberare l'intestino da tutta la materia fecale è spesso considerata la parte più impegnativa della procedura. Mentre la preparazione può richiedere del tempo e può anche sembrare eccessiva, è importante seguire attentamente ogni passaggio. Non è raro che la colonscopia venga riprogrammata a causa di una preparazione del colon inadeguata, poiché ciò può influire sui risultati. Sfortunatamente, ciò significa che la preparazione deve essere eseguita di nuovo.
La maggior parte delle volte viene utilizzata una combinazione di lassativi e clisteri per pulire il colon. I lassativi agiscono stimolando il passaggio delle feci dal colon (provocando diarrea) e possono essere usati sia in forma liquida che in pillola. Alcuni di questi preparati richiedono di bere fino a un litro d'acqua e coloro che hanno una storia di insufficienza cardiaca o malattie renali dovrebbero parlare con il proprio medico dell'approccio migliore. Per coloro che sono anziani o hanno condizioni mediche come malattie renali, i preparati con polietilenglicole possono essere più sicuri di quelli contenenti soluzioni di fosfato di sodio.
I clisteri comportano l'inserimento di una soluzione attraverso l'ano nel colon, il mantenimento della soluzione per un periodo di tempo e il passaggio delle feci.
Pianifica di avere un facile accesso a un bagno tutto il giorno prima della procedura.
Cibo e bevande
A partire da tre giorni (e fino a una settimana) prima della colonscopia, ti verrà consigliato di evitare determinati alimenti, inclusi popcorn, semi e noci, frutta e verdura crude, cereali e bucce di patate. Questi alimenti possono attaccarsi alle pieghe del colon, interferendo con un'adeguata preparazione del colon e potenzialmente essere risucchiati nel colonscopio durante la procedura, intasando lo strumento.
Uno o due giorni prima della procedura, di solito si consiglia una dieta liquida chiara. Una dieta liquida chiara può includere acqua, brodi, succhi chiari (succo di mela o succo d'uva limpido), gelatina, caffè normale (senza panna) o bevande sportive.
Se farai la colonscopia al mattino, i medici di solito raccomandano di non mangiare o bere nulla dopo la mezzanotte. Se ci sono farmaci che devi prendere, potresti prenderli con un sorso d'acqua.
Farmaci
Il tuo medico ti parlerà di quali farmaci potresti continuare o di cui devi interrompere prima della colonscopia. Se stai assumendo fluidificanti del sangue, è ideale interromperli prima della procedura, ma a volte i benefici di questi farmaci superano i rischi di sanguinamento. Questi farmaci includono:
- Anticoagulanti, come Eliquis (apixaban), Xarelto (rivaraxoban), Coumadin (warfarin), Fragmin (dalteparina), Pradaxa (dabigatran) e Lovenox (enoxaparina)
- Farmaci antipiastrinici, come Plavix (clopidogrel), Effient (prasugrel) e Pletal (cilostazolo)
La maggior parte dei medici consiglia anche di evitare l'aspirina e farmaci antinfiammatori non steroidei come Advil (ibuprofene) fino a una o due settimane prima della colonscopia. Di nuovo, parla con il tuo medico se stai assumendo aspirina a causa di malattie cardiache o per ridurre il rischio di un attacco di cuore.
Alcune vitamine e integratori alimentari possono anche aumentare il tempo di sanguinamento. Assicurati di discutere con il tuo medico non solo i tuoi farmaci da prescrizione, ma qualsiasi altra preparazione che prendi.
Cosa vestire
Ti cambierai in un camice prima della procedura, ma indossare abiti larghi e comodi, specialmente intorno alla vita, può aiutarti a sentirti più a tuo agio dopo la procedura. È meglio lasciare i gioielli a casa.
Costo e assicurazione sanitaria
Le compagnie di assicurazione sanitaria sono tenute a coprire le colonscopie di screening ordinate secondo le linee guida. Tuttavia, se il medico consiglia una colonscopia in età precoce o più frequentemente a causa di una condizione medica, potrebbe essere necessario ottenere un'autorizzazione preventiva.
Il costo medio di una colonscopia è leggermente superiore a $ 3.000 e può arrivare fino a $ 5.000.
Esistono diverse opzioni di colonscopia per i non assicurati o sottoassicurati, inclusi programmi statali, programmi locali e assistenza offerta da organizzazioni senza scopo di lucro, come la Blue Hope Financial Assistance offerta dalla Colon Cancer Alliance. L'organizzazione ColonoscopyAssist è un programma di screening del cancro del colon attraverso il quale le persone possono trovare una colonscopia a basso costo per $ 1.075.
Cosa portare
Dovresti portare tutti i moduli che ti è stato chiesto di completare e la tua tessera assicurativa il giorno del test. È anche utile portare una rivista o un libro nel caso in cui dovessi aspettare prima della procedura. Ti verrà chiesto di portare un autista (o organizzare il trasporto), poiché non sarai in grado di guidare dopo il test a causa degli effetti dell'anestesia.
Durante il test
Quando verrai riportato alla sala di endoscopia, sarai assistito da un'infermiera e dal medico che eseguirà la procedura, che sarà un gastroenterologo o un chirurgo colorettale.
Pre test
La tua infermiera esaminerà le tue informazioni, confermerà che non hai mangiato nulla nelle ore precedenti la procedura e parlerà di eventuali dubbi che potresti avere. Dopo averti rimosso tutti i vestiti e indossato un abito, posizionerà una linea endovenosa nel tuo braccio, attraverso la quale verranno somministrati farmaci per sedarti durante la procedura. Applicherà anche patch di registrazione dell'elettrocardiografo (ECG) al torace per monitorare il battito cardiaco e posizionerà un pulsossimetro sul dito per monitorare il livello di ossigeno nel sangue.
Durante tutto il test
Quando inizia il test, la tua infermiera ti aiuterà a sdraiarti su un fianco su un tavolo e si assicurerà che tu sia a tuo agio. Verranno quindi somministrati farmaci sedativi per aiutarti a rilassarti. Questa cura dell'anestesia monitorata, chiamata anche "sonno crepuscolare", è diversa dall'anestesia generale Sebbene molte persone dormano durante la procedura, a volte potresti svegliarti. Detto questo, sarai molto rilassato.
Quando sei adeguatamente sedato, il medico inserirà il colonscopio nel retto e inizierà a far passare l'ottica verso l'alto attraverso il colon. Per avere una visione più chiara, è anche possibile pompare aria attraverso il colonscopio per aprire il passaggio intestinale.
Se si notano regioni anomale, verrà eseguita una biopsia tramite uno strumento speciale sul colonscopio. Allo stesso modo, se vengono trovati uno o più polipi, è possibile rimuoverli con uno speciale anello di filo sull'oscilloscopio. Al termine della procedura, il medico rimuoverà il colonscopio.
Post-test
Al termine della procedura, sarai osservato nella suite di endoscopia o nella sala di risveglio. Potresti svegliarti poco dopo la procedura o essere assonnato per un po 'di tempo. A causa dei farmaci usati per dormire al crepuscolo, la maggior parte delle persone non ricorda il test.
Quando sarai vigile, la tua flebo verrà rimossa e la tua infermiera parlerà con te e con il compagno che ti ha accompagnato (se ne hai portato uno). In molti casi, alle persone viene offerto del cibo (come cracker e succo di frutta) dopo il risveglio e prima di tornare a casa.
Tutti i campioni raccolti verranno quindi inviati a un patologo per la valutazione.
Dopo il test
Potrebbe sentirsi sonnolento per le prime 24 ore e non deve guidare o utilizzare macchinari durante questo periodo. A causa degli effetti transitori dell'anestesia sulla memoria, si raccomanda inoltre alle persone di evitare di prendere decisioni critiche durante questo periodo.
Dovresti evitare attività faticose o sollevamenti pesanti per diversi giorni dopo il test, ma sarai in grado di riprendere le attività quotidiane più ordinarie, tenendo presente le considerazioni di cui sopra. Sarai in grado di riprendere la tua dieta regolare.
Gestione degli effetti collaterali
Poiché potresti avvertire dei crampi addominali, ti consigliamo di stare vicino a un bagno. Spesso i crampi migliorano quando si passa il gas. Potresti anche notare un leggero dolore nel sito in cui è stato posizionato il tuo IV; posizionare impacchi caldi su quest'area può aiutare ad alleviare qualsiasi disagio.
Quando chiamare il medico
Dovresti chiamare immediatamente il tuo medico se manifesti sanguinamento rettale da moderato a pesante (qualche leggera macchia è normale, specialmente se è stato rimosso un polipo), se ti senti debole o hai le vertigini, se hai il fiato corto o sviluppa dolore al petto o palpitazioni cardiache. Dovresti anche contattare il tuo medico se avverti gonfiore alle gambe, nausea, vomito, dolore addominale più che lieve o crampi, febbre o brividi, o semplicemente senti che qualcosa non va bene.
In particolare, dolore addominale (spesso grave), febbre e brividi e / o nausea e vomito possono essere sintomi di una perforazione. Sebbene le perforazioni possano essere notate immediatamente dopo o durante la procedura, potrebbero non essere rilevate fino a una settimana dopo. Il trattamento può comportare semplicemente il riposo dell'intestino ma potrebbe comportare la riparazione endoscopica (riparazione tramite colonscopia) o la chirurgia (specialmente con perforazioni più grandi).
I sintomi della sindrome postpolipectomia includono febbre, dolore addominale e un numero elevato di globuli bianchi e possono essere facilmente scambiati per una perforazione. Il trattamento comprende liquidi per via endovenosa e antibiotici, sebbene in rari casi (quando l'ustione si estende per tutto lo spessore del colon), può verificarsi una perforazione ritardata a causa della rottura del tessuto.
Dati i rischi, è importante non ignorare questi sintomi.
Interpretazione dei risultati
Alcuni medici parleranno dei risultati dopo la procedura, mentre altri invieranno una copia del rapporto al medico di base, che condividerà le informazioni con te. Anche se il medico che esegue il test parla dei tuoi risultati, dovresti parlare con il tuo medico di base per confermare la tua comprensione, poiché molte persone sono intontite seguendo la procedura.
Se non hai ottenuto i risultati entro pochi giorni, assicurati di chiamare il medico. Non dare per scontato che i tuoi risultati siano normali se non senti nulla.
Il medico ti farà sapere se il tuo test è stato positivo o negativo e, se positivo, quali sono stati i risultati, come la presenza di ulcerazioni (piaghe aperte), aree di infiammazione, fistole, polipi o cancro.
Se viene trovato e rimosso un polipo o se viene sottoposta a biopsia un'altra area, verrà chiesto a un patologo di esaminare l'anomalia per determinare se è cancerosa o, nel caso di un polipo, che tipo di polipo è stato trovato e se lo era precanceroso o no. Questi risultati potrebbero non essere disponibili per diversi giorni.
Azione supplementare
Se la tua colonscopia è del tutto normale e hai un rischio medio di sviluppare il cancro al colon, un test di follow-up sarà generalmente consigliato in 10 anni.Se hai una storia di polipi, potrebbe essere necessario essere visto in cinque anni invece. Tuttavia, se l'esame è stato incompleto a causa della presenza di feci residue nel colon, si raccomanda un follow-up in un anno. Per coloro che hanno altri fattori di rischio per cancro al colon o condizioni del colon, può essere raccomandato un controllo anche prima.
Se il tuo test è anormale, il follow-up dipenderà dai risultati del test. Se viene trovato e rimosso un polipo precanceroso, si consiglia spesso di ripetere il test in cinque anni, ma dovrebbe essere ripetuto prima se il polipo era più grande di un centimetro (circa mezzo pollice) di diametro; se sono stati trovati più di due polipi; o se i polipi fossero considerati ad alto rischio (non tutti i polipi precancerosi sono uguali).
Se viene trovata qualsiasi evidenza di cancro al colon, verranno eseguiti test per diagnosticare ulteriormente e stadio del cancro del colon per determinare il trattamento appropriato.
Altre condizioni mediche possono essere trovate anche durante la colonscopia e il follow-up e ulteriori test dipenderanno dalla condizione specifica.
Una parola da Verywell
È vero che avere una colonscopia non è ciò che chiunque considererebbe "divertente". Tuttavia, è un test diagnostico incredibilmente utile. Senza di esso, più persone svilupperebbero e / o morirebbero di cancro al colon. Inoltre, le persone con altre malattie digestive potrebbero non ottenere mai una diagnosi accurata o un trattamento efficace. Una colonscopia è sicuramente un test che vale la pena fare quando consigliato. La maggior parte delle persone è sorpresa di quanto sia facile e, se utilizzato per lo screening del cancro al colon, potrebbe non essere necessario ripeterlo per 10 anni.