Contenuto
- Descrizione
- Perché la procedura è eseguita
- rischi
- Prima della procedura
- Dopo la procedura
- Outlook (prognosi)
- Nomi alternativi
- Istruzioni per il paziente
- immagini
- Riferimenti
- Data di revisione 7/25/2018
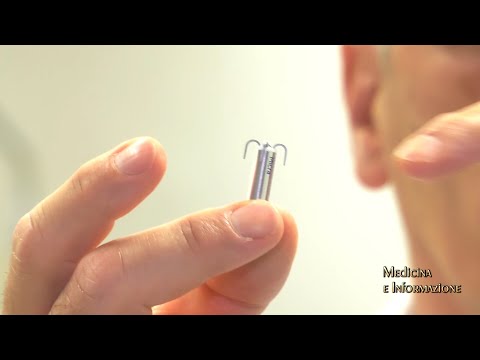
Un pacemaker è un piccolo dispositivo a batteria. Questo dispositivo rileva quando il tuo cuore batte in modo irregolare o troppo lento. Invia un segnale al tuo cuore che ti fa battere il cuore al ritmo giusto.

Descrizione
I pacemaker più recenti pesano meno di 1 oncia (28 grammi). La maggior parte dei pacemaker ha 2 parti:
- Il generatore contiene la batteria e le informazioni per controllare il battito cardiaco.
- I cavi sono fili che collegano il cuore al generatore e portano i messaggi elettrici al cuore.
Un pacemaker viene impiantato sotto la pelle. Questa procedura richiede circa 1 ora nella maggior parte dei casi. Ti verrà dato un sedativo per aiutarti a rilassarti. Sarai sveglio durante la procedura.
Viene eseguita una piccola incisione (taglio). Molto spesso, il taglio è sul lato sinistro (se si è destrorsi) del petto sotto la clavicola. Il generatore di pacemaker viene quindi posizionato sotto la pelle in questa posizione. Il generatore può anche essere posizionato nell'addome, ma questo è meno comune. Un nuovo pacemaker "senza piombo" è un'unità autonoma che viene impiantata nel ventricolo destro del cuore.
Usando i raggi X vivi per vedere l'area, il medico mette i cavi attraverso il taglio, in una vena, e poi nel cuore. I cavi sono collegati al generatore. La pelle è chiusa con punti. La maggior parte delle persone torna a casa entro 1 giorno dalla procedura.
Esistono 2 tipi di pacemaker utilizzati solo in caso di emergenza medica. Loro sono:
- Pacemaker transcutanei
- Pacemaker transvenosi
Non sono pacemaker permanenti.
Perché la procedura è eseguita
I pacemaker possono essere utilizzati per le persone che hanno problemi cardiaci che fanno battere troppo lentamente il loro cuore. Un battito cardiaco lento si chiama bradicardia. Due problemi comuni che causano un battito cardiaco lento sono la malattia del nodo sinusale e il blocco cardiaco.
Quando il tuo cuore batte troppo lentamente, il tuo corpo e il tuo cervello potrebbero non avere abbastanza ossigeno. I sintomi possono essere
- lightheadedness
- Stanchezza
- Incantesimi di svenimento
- Mancanza di respiro
Alcuni pacemaker possono essere utilizzati per interrompere una frequenza cardiaca troppo veloce (tachicardia) o irregolare.
Altri tipi di pacemaker possono essere utilizzati in caso di grave insufficienza cardiaca. Questi sono chiamati pacemaker biventricolari. Aiutano a coordinare il battito delle camere cardiache.
La maggior parte dei pacemaker biventricolari impiantati oggi può funzionare anche come defibrillatore cardioverter impiantabile (ICD). L'ICD ripristina un normale battito cardiaco erogando uno shock maggiore quando si verifica un ritmo cardiaco potenzialmente mortale.
Guarda questo video su: Heartbeat
rischi
Le possibili complicanze della chirurgia del pacemaker sono:
- Ritmi cardiaci anormali
- emorragia
- Polmone punteggiato. Questo è raro.
- Infezione
- Puntura del cuore, che può portare a sanguinamento intorno al cuore. Questo è raro.
Un pacemaker rileva se il battito cardiaco supera una certa velocità. Quando è al di sopra di tale velocità, il pacemaker interromperà l'invio di segnali al cuore. Il pacemaker può anche percepire quando il battito cardiaco rallenta troppo. Inizierà automaticamente a stimolare nuovamente il cuore.
Prima della procedura
Dì sempre al tuo medico curante tutte le droghe che stai assumendo, anche i farmaci o le erbe che hai acquistato senza prescrizione medica.
Il giorno prima dell'intervento:
- Doccia e shampoo bene.
- Potrebbe esserti chiesto di lavare tutto il tuo corpo sotto il collo con un sapone speciale.
Il giorno dell'intervento:
- Potrebbe essere chiesto di non bere o mangiare nulla dopo la mezzanotte la sera prima della procedura. Questo include gomma da masticare e mentine per l'alito. Risciacquare la bocca con acqua se si sente asciutto, ma fare attenzione a non ingerire.
- Prendi i farmaci che ti hanno detto di prendere con un sorso d'acqua.
Il tuo fornitore ti dirà quando arrivare in ospedale.
Dopo la procedura
Probabilmente sarai in grado di tornare a casa dopo 1 giorno o anche lo stesso giorno in alcuni casi. Dovresti essere in grado di tornare rapidamente al normale livello di attività.
Chiedete al vostro fornitore quanto è possibile utilizzare il braccio sul lato del corpo in cui è stato posizionato il pacemaker. Si può essere avvisati di non:
- Sollevare qualcosa di più pesante di 10 a 15 libbre (da 4,5 a 6,75 chilogrammi)
- Spingere, tirare e torcere il braccio per 2-3 settimane.
- Alza il braccio sopra la spalla per diverse settimane.
Quando esci dall'ospedale, ti verrà consegnata una carta da tenere nel tuo portafoglio. Questa scheda elenca i dettagli del pacemaker e contiene informazioni di contatto per le emergenze. Dovresti sempre portare con te questa carta del portafoglio. Dovresti provare a ricordare il nome del produttore di pacemaker se puoi, nel caso tu perdessi la tua carta.
Outlook (prognosi)
I pacemaker possono aiutarti a mantenere il ritmo cardiaco e la frequenza cardiaca a un livello sicuro per te. La batteria del pacemaker dura dai 6 ai 15 anni. Il tuo provider controllerà la batteria regolarmente e la sostituirà quando necessario.
Nomi alternativi
Impianto di pacemaker cardiaco; Pacemaker artificiale; Pacemaker permanente; Pacemaker interno; Terapia di resincronizzazione cardiaca; CRT; Pacemaker biventricolare; Aritmia - pacemaker; Ritmo cardiaco anormale - pacemaker; Bradicardia - pacemaker; Blocco cardiaco - pacemaker; Mobitz - pacemaker; Insufficienza cardiaca - pacemaker; HF - pacemaker; CHF- pacemaker
Istruzioni per il paziente
- Angina - scarica
- Angina - cosa chiedere al tuo medico
- Angina: quando hai dolore al petto
- Farmaci antipiastrinici - inibitori P2Y12
- Aspirina e malattie cardiache
- Fibrillazione atriale - scarica
- Burro, margarina e oli da cucina
- Colesterolo e stile di vita
- Controllare la pressione alta
- I grassi dietetici spiegati
- Consigli per fast food
- Attacco di cuore - scarico
- Infarto - cosa chiedere al medico
- Malattie cardiache - fattori di rischio
- Insufficienza cardiaca: scarica
- Come leggere le etichette degli alimenti
- Defibrillatore cardioverter impiantabile - scarica
- Dieta a basso contenuto di sale
- dieta mediterranea
- Cura della ferita chirurgica - aperta
immagini

Stimolatore cardiaco
Riferimenti
Epstein AE, DiMarco JP, Ellenbogen KA, et al. 2012 ACCF / AHA / HRS aggiornamento focalizzato incorporato nelle linee guida ACCF / AHA / HRS 2008 per la terapia basata sui dispositivi delle anomalie del ritmo cardiaco: un rapporto dell'American College of Cardiology Foundation / American Heart Association Task Force sulle linee guida pratiche e il ritmo cardiaco Società. J Am Coll Cardiol. 2013; 61 (3): e6-e75. PMID: 23265327 www.ncbi.nlm.nih.gov/pubmed/23265327.
Miller JM, Tomaselli GF, Zipes DP. Terapia per aritmie cardiache. In: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds. Malattia di cuore di Braunwald: un libro di testo di medicina cardiovascolare. 11 ed. Philadelphia, PA: Elsevier Saunders; 2019: cap. 36.
Pfaff JA, Gerhardt RT. Valutazione dei dispositivi impiantabili. In: Roberts JR, Custalow CB, Thomsen TW, eds. Procedure cliniche di Roberts and Hedges in medicina d'urgenza e terapia intensiva. 7 ed. Philadelphia, PA: Elsevier; 2019: cap 13.
Swerdlow CD, Wang PJ, Zipes DP. Pacemakers e defibrillatori cardioverter impiantabili. In: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds. Malattia di cuore di Braunwald: un libro di testo di medicina cardiovascolare. 11 ed. Philadelphia, PA: Elsevier Saunders; 2018: cap 41.
Data di revisione 7/25/2018
Aggiornato da: Michael A. Chen, MD, PhD, Professore associato di Medicina, Divisione di Cardiologia, Harborview Medical Center, Università di Washington Medical School, Seattle, WA. Anche recensito da David Zieve, MD, MHA, direttore medico, Brenda Conaway, direttore editoriale e A.D.A.M. Team editoriale