
Contenuto
- Scopo del test
- Linee guida per lo screening
- Rischi e controindicazioni
- Prima del test
- Durante il test
- Post-test
- Interpretazione dei risultati
- Azione supplementare
Il test prende il nome da George Papanicolaou, il medico greco che ha inventato la procedura nei primi anni '40.
Scopo del test
Un Pap test ha lo scopo di rilevare alterazioni cervicali anomale che possono suggerire che è probabile che il cancro si sviluppi o che il cancro si è già sviluppato. In molti casi, è possibile identificare e trattare il cancro in via di sviluppo prima che abbia la possibilità di diffondersi oltre il cervice. I Pap test di solito vengono eseguiti come parte di esami pelvici regolari.
Per alcune donne, le cellule prelevate durante un Pap test vengono anche testate per i ceppi ad alto rischio di papillomavirus umano (HPV), che possono causare vari tipi di cancro. Esistono più di 100 ceppi del virus, ma non tutti causano la malattia. (Circa il 70% dei tumori cervicali sono causati da HPV 16 e HPV 18, con un altro 20% dei tumori cervicali correlati all'infezione da HPV 31, 33, 34, 45, 52 e 58).
Linee guida per lo screening
Poiché il Pap è un test di screening, esistono linee guida specifiche su chi dovrebbe averne uno, a che età e con quale frequenza in base all'età e ai fattori di rischio. Queste sono le attuali raccomandazioni per lo screening del cancro cervicale e lo screening HPV dell'American College of Obstetricians and Gynecologists (ACOG):
- Le donne di età compresa tra 21 e 29 anni dovrebbero sottoporsi a un Pap test da sole ogni tre anni (ma non dovrebbero essere testate per l'HPV).
- Le donne di età compresa tra 30 e 65 anni dovrebbero sottoporsi a un Pap test e un test HPV (questo è chiamato co-test) ogni cinque anni.È anche accettabile avere un Pap test da solo ogni tre anni, sebbene ACOG preferisca il programma di co-test quinquennale.
Dopo i 65 anni, ACOG afferma che una donna può tranquillamente smettere di sottoporsi a Pap test se non ha una storia di cellule cervicali anormali da moderate a gravi o cancro cervicale e ha avuto tre Pap test negativi di fila o due risultati di co-test negativi di fila negli ultimi 10 anni, con il test più recente eseguito negli ultimi cinque anni.
Sebbene queste raccomandazioni si riferiscano a tutte le donne, ci sono alcuni fattori di rischio per il cancro cervicale che possono rendere prudente avere Pap test più frequenti. Questi includono:
- Avere una storia familiare di cancro cervicale
- Una diagnosi di cancro cervicale o un Pap test che ha mostrato cellule precancerose
- Infezione da virus dell'immunodeficienza umana (HIV)
- Sistema immunitario indebolito a causa di molti fattori, come trapianto di organi, chemioterapia o corticosteroidi
- Inizio precoce dell'attività sessuale (rapporto sessuale)
- Molteplici partner sessuali
- Un'infezione a trasmissione sessuale, come l'herpes genitale o la clamidia
- Precedente cancro del tratto genitale
- Fumo
- Esposizione al dietilstilbestrolo (DES) prima della nascita: il DES è un farmaco che è stato spesso utilizzato per prevenire l'aborto spontaneo fino a quando la ricerca ha dimostrato che le donne nate da madri che assumevano DES avevano un rischio maggiore di cancro. Nel 1971, la Food and Drug Administration degli Stati Uniti ha consigliato ai medici di interrompere la prescrizione durante la gravidanza.
Se hai subito un'isterectomia, potresti comunque aver bisogno di un Pap test. Ciò dipende dal motivo per cui hai subito l'isterectomia, se la cervice è stata rimossa (perché le cellule cervicali possono rimanere nella parte superiore della vagina dopo l'intervento chirurgico) e se hai una storia di alterazioni cervicali da moderate a gravi o cancro cervicale, nel qual caso tu dovrebbe continuare a sottoporsi a Pap test per 20 anni dopo l'intervento.
Rischi e controindicazioni
Non ci sono davvero rischi fisici associati a un Pap test. Il test è molto sicuro, anche se sei incinta. Al massimo potresti avvertire un po 'di sanguinamento superficiale se lo speculum (lo strumento utilizzato per allargare la vagina) graffia contro le pareti della vagina mentre viene inserito o rimosso.
Prima del test
Medici di famiglia, ginecologi, medici di medicina interna e cliniche offrono tutti il Pap test. Se le fasce orarie per i test di routine e altri servizi preventivi presso il tuo fornitore preferito tendono a riempirsi rapidamente, potresti voler programmare in anticipo la tua modalità di test. (Il responsabile dell'ufficio del tuo medico può consigliarti su questo.)
La tempistica di un Pap test è importante se hai le mestruazioni. Quando hai il ciclo, il sangue e altri tessuti possono interferire con i risultati del test. A meno che il tuo fornitore non consigli diversamente, è meglio programmare un Pap test per una o due settimane dopo che ti aspetti il tuo periodo, o, secondo l'American Cancer Society, cinque giorni dopo la fine del tuo periodo.
Se il tuo ciclo è imprevedibile e inizi il ciclo quando coinciderà con l'appuntamento, chiama il tuo medico il prima possibile. Potrebbe esserti consigliato di riprogrammare, anche se alcuni medici procederanno con un Pap test se il flusso di un paziente è molto leggero.
Oltre al sangue e ai tessuti mestruali, ci sono una serie di altre cose che possono interferire con l'accuratezza di un Pap test mascherando le cellule anormali. Questi sono:
- Rapporto sessuale: Non fare sesso nelle 48 ore precedenti l'appuntamento.
- Spermicidi (schiume, gelatine o altri prodotti per il controllo delle nascite): Se non stai facendo sesso, è improbabile che tu stia usando uno spermicida, ma vale la pena ricordare che non dovresti farlo per 48 ore prima del Pap test.
- Lubrificanti vaginali: Non utilizzare un lubrificante per almeno 48 ore prima di avere un Pap test.
- Tamponi: Non inserire un tampone per 48 ore prima del Pap.
- Douches vaginali: In generale, non è affatto consigliabile fare la doccia, ma se è qualcosa che fai, fermati per almeno tre giorni prima dell'appuntamento.
Se dimentichi queste linee guida e hai rapporti sessuali, douche o usi qualcosa nella vagina nei due giorni precedenti l'appuntamento, chiama il tuo medico o l'infermiere per vedere se puoi riprogrammare. Se devi mantenere l'appuntamento, informa il tuo medico del disguido.
Tempistica
Sebbene un Pap test richieda solo un minuto o due, il tempo totale che trascorri all'appuntamento sarà un po 'più lungo, in particolare se, come è tipico, farai il test come parte del tuo regolare controllo ginecologico- su. Un'ora è in genere una quantità di tempo sufficiente per bloccare.
Se questa sarà la tua prima visita a questo particolare fornitore, ti potrebbe essere chiesto di arrivare 15 minuti circa prima del tempo per compilare nuovi moduli per i pazienti, far fotocopiare la tua tessera sanitaria per i tuoi file e occuparti del tuo co-pagamento se ne hai uno.
Posizione
Il tuo Pap test si svolgerà in una sala d'esame presso l'ufficio del tuo medico, ospedale o altre strutture mediche. La stanza sarà caratterizzata da un lettino per esami ginecologici, uno che può essere abbassato o alzato per consentirti di sederti o sdraiarti, che ha dispositivi chiamati staffe attaccati all'estremità dei piedi. Le staffe sono lì per permetterti di appoggiare comodamente i tuoi piedi durante l'esame.
Probabilmente ci saranno anche altre apparecchiature mediche nella stanza, come un bracciale per la pressione sanguigna e una bilancia.
Cosa vestire
Poiché dovrai rimuovere tutti gli indumenti dalla vita in giù per un Pap test, potresti prendere in considerazione l'idea di indossare un vestito o una gonna in modo che tutto ciò che devi togliere sia la biancheria intima e le scarpe, ma questa è puramente una preferenza personale. Potrebbe essere altrettanto facile per te sfilare un paio di jeans, pantaloni della tuta o pantaloni della tuta. Le sale d'esame possono essere fredde; potresti voler indossare o portare un paio di calzini.
Costo e assicurazione sanitaria
La maggior parte delle compagnie di assicurazione private coprirà un Pap test senza costi diretti. Verificare con il proprio provider per i dettagli.
Medicare coprirà un Pap test ogni 24 mesi o, se hai avuto un Pap test precedente che era anormale o sei ad alto rischio di cancro cervicale, Medicare pagherà un Pap test ogni 12 mesi.
Se non hai un'assicurazione, hai ancora delle opzioni:
- Screening gratuito oa basso costo attraverso il Programma nazionale di rilevamento precoce del cancro al seno e alla cervice uterina (NBCCED) dei Centers for Disease Control and Prevention: questo sostiene le donne con un reddito annuo pari o inferiore al 250% del livello federale di povertà. Il CDC dispone di una mappa interattiva di facile utilizzo che mostra i programmi per stato, nonché servizi specifici per i nativi americani.
- Il dipartimento sanitario locale o della contea: Entrambi offrono probabilmente Pap test gratuiti oa basso costo a donne a basso reddito e / o non assicurate.
- Genitorialità pianificata: Se il tuo livello di reddito supera l'importo consentito presso il dipartimento sanitario della tua contea, potresti essere in grado di fare un Pap test presso il tuo Planned Parenthood locale per meno di quanto costerebbe pagare un medico.
Cosa portare
Dovresti avere con te la tessera sanitaria e il co-pagamento, se previsto al momento dell'appuntamento.
Se hai domande specifiche sul test, scrivile e porta la tua lista in modo da non dimenticarle. Il tuo medico dovrà sapere il primo giorno del tuo ultimo ciclo se hai avuto un'esposizione nota all'HPV e se si sono verificati problemi di salute dall'ultimo esame come infezioni, secrezioni insolite o dolore. Considera l'idea di portare note correlate in modo da essere sicuro di menzionare anche queste cose.
Allo stesso modo, se hai avuto precedenti Pap test, colposcopie o biopsie che non si riflettono nella tua cartella clinica (perché, ad esempio, sei un nuovo paziente), porta una copia dei tuoi risultati se li hai. Lo stesso vale per i record di trattamento.
Durante il test
Al tuo appuntamento, interagirai con un addetto alla reception che ti controllerà, un'infermiera che ti guiderà nella preparazione per il tuo Pap test e con il medico, probabilmente un ginecologo, che eseguirà il Pap test.
Pre test
Probabilmente non ci saranno documenti specifici per il test da compilare, ma potrebbe essere necessario inviare moduli per nuovi pazienti se questa è la tua prima visita.
Una volta che un'infermiera ti ha accompagnato in una sala esami, dovrai spogliarti dalla vita in giù. Puoi lasciare i calzini se li indossi, soprattutto se la stanza è fredda. L'infermiera ti darà un drappo di carta da posizionare sulle cosce centrali e superiori. (Se farai un controllo ginecologico completo che include un esame del seno, potresti dover toglierti tutti i vestiti e indossare un camice da ospedale con l'apertura sul davanti.)
Durante tutto il test
Quando ti è stato concesso abbastanza tempo per spogliarti, il dottore o l'infermiera busseranno alla porta per assicurarsi che tu sia pronto. Se lo sei, il dottore entrerà nella stanza degli esami. Durante l'esame potrebbe essere presente anche un'infermiera o un'altra persona autorizzata, secondo le raccomandazioni dell'American Medical Association.
Quando il dottore arriva, potrebbe chiederti se hai domande sul Pap test, vuoi sapere di eventuali problemi che potresti aver avuto o informarti su eventuali Paps anormali che hai avuto in passato di cui potrebbe non essere a conoscenza . Potrebbe anche coinvolgerti in chiacchiere amichevoli per aiutarti a rilassarti.
Per prepararti al test, il lettino dell'esame sarà inclinato all'indietro in modo che tu sia sdraiato sulla schiena. Piegherai le ginocchia e posizionerai i piedi nelle staffe su entrambi i lati dell'estremità dei piedi del tavolo. In questo modo sarà più facile tenere le ginocchia separate mentre il medico preleva il campione. Ti verrà chiesto di portare i glutei fino al bordo del lettino.
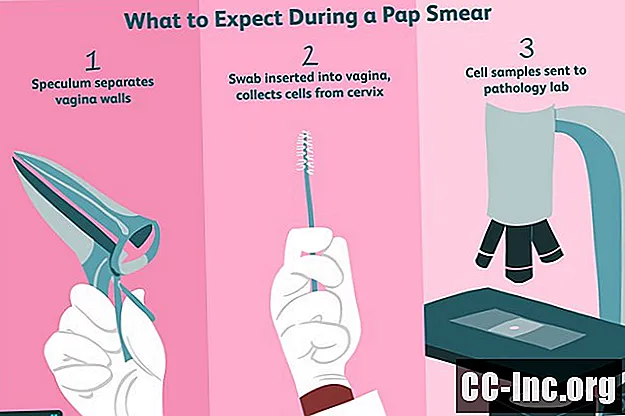
Per accedere alla cervice, il medico inserirà uno strumento chiamato speculum in metallo o plastica nella tua vagina per tenere aperte le pareti della tua vagina. Se è uno speculum metallico, potrebbe essere riscaldato. Il medico applicherà un lubrificante allo speculum indipendentemente dal tipo in modo che possa scorrere facilmente dentro e fuori.
Una volta dentro, potresti sentire una certa pressione mentre lo speculum viene regolato per consentire una visione chiara della cervice. Potresti sentire un clic mentre il medico allarga lo speculum. Questo può sembrare un po 'strano o scomodo, ma non dovrebbe ferire. Fare respiri profondi può aiutarti a rilassarti.
Se lo speculum causa dolore, non esitare a parlare. Potrebbe essere possibile che il medico ne usi uno più piccolo che sarà più comodo per te.
Quando lo speculum è in posizione, il medico inserirà un piccolo tampone o uno spazzolino che assomiglia a una bacchetta di mascara nella tua vagina. Una volta che lo strumento, che ha un lungo manico, raggiunge la cervice, il medico strofinerà delicatamente il suo rivestimento per raccogliere un campione di cellule. Potresti provare un po 'di disagio o potresti non sentire assolutamente nulla. Se il medico desidera eseguire anche il test per l'HPV, a questo scopo può essere utilizzato un secondo o lo stesso tampone.
Indipendentemente da ciò, saranno necessari solo pochi secondi per recuperare un campione e un totale di pochi minuti per eseguire il test completo.
Per preparare il campione di cellule per il laboratorio di patologia, il medico distribuirà il campione su un vetrino convenzionale o lo conserverà in un liquido, un metodo chiamato citologia a base liquida. Con quest'ultimo, i campioni di cellule cervicali possono essere lavati dal sangue o da altre sostanze che potrebbero oscurare le anomalie. La ricerca suggerisce che entrambi i metodi sono ugualmente accurati, ma la citologia basata sui liquidi consente di testare le cellule per i virus HPV.
Infine, il medico farà scorrere delicatamente lo speculum fuori.
Post-test
Se stai solo facendo un Pap test, sarai in grado di togliere i piedi dalle staffe. Il lettino può essere regolato per rendere più facile la seduta.
Potresti ricevere fazzoletti o salviette in modo da poter rimuovere qualsiasi residuo di lubrificante dalla vagina prima di vestirti. Il dottore e l'infermiera lasceranno la stanza in modo che tu possa farlo in privato.
Una volta vestito, puoi lasciare l'aula d'esame. Potrebbe essere necessario fermarsi alla scrivania mentre esci o potresti essere in grado di andartene immediatamente. Chiedi a un'infermiera o ad un altro impiegato se non sei sicuro.
Potresti anche chiedere come e quando sarai informato dei risultati del tuo test se il medico o l'infermiere non te lo hanno detto volontariamente.
Dopo il test
Dopo un Pap test, puoi riprendere le tue normali attività. In caso di macchie, sarà lieve: un maxi tampone a flusso leggero dovrebbe essere sufficiente per assorbirlo.
Interpretazione dei risultati
Secondo l'Ufficio per la salute delle donne, parte del Dipartimento della salute e dei servizi umani degli Stati Uniti, di solito ci vogliono da una a tre settimane per ottenere i risultati di un Pap test.
I risultati negativi indicano che non vi è alcun segno di displasia cervicale; risultati positivi indicano che sono state rilevate cellule anormali.
Molti studi medici trasmettono i risultati negativi (normali) per posta. I risultati positivi (anormali) vengono generalmente condivisi con una telefonata. Alcuni medici non ti contatteranno affatto se i risultati sono normali. Se non ricordi qual è la politica dell'ufficio al riguardo, chiama e chiedi. Non dare per scontato che "nessuna notizia è una buona notizia".
È importante sapere che un risultato Pap anormale non sempre significa che una donna ha il cancro. Ricorda, questo test è un test di screening, non una procedura diagnostica. In effetti, la maggior parte dei Pap test anormali non sono dovuti al cancro.
Risultati positivi (anormali)
Secondo l'American Pregnancy Association, un Pap test su 10 torna mostrando qualche tipo di anormalità. Esistono quattro tipi di risultati anomali del Pap test e quello che si applica a te, se i risultati sono positivi, determina i passaggi successivi.
- Cellule squamose atipiche di significato indeterminato (ASCUS): Questi risultati indicano cellule squamose leggermente anormali, cellule sottili e piatte che crescono sulla superficie della cervice. I cambiamenti in queste cellule non suggeriscono chiaramente la presenza di cellule precancerose. Con il test a base liquida, il medico può rianalizzare il campione per verificare la presenza di virus noti per promuovere lo sviluppo del cancro, come alcuni tipi di HPV. Se non sono presenti virus ad alto rischio, le cellule anomale trovate a seguito del test non sono di grande preoccupazione. Se sono presenti virus preoccupanti, avrai bisogno di ulteriori test.
- Lesione intraepiteliale squamosa: Questo termine indica che le cellule del campione possono essere precancerose. Se i cambiamenti sono descritti come lesioni intraepiteliali squamose di basso grado (LSILS), significa che le dimensioni, la forma e altre caratteristiche suggeriscono che se è presente una lesione precancerosa, è probabile che ci vorranno anni prima che si sviluppi un cancro. Le lesioni intraepiteliali squamose di alto grado (HSILS) possono svilupparsi in cancro prima. Sono necessari ulteriori test diagnostici.
- Cellule ghiandolari atipiche (AGC): Le cellule ghiandolari producono muco e crescono nell'apertura della cervice e all'interno dell'utero. Le cellule ghiandolari atipiche possono sembrare leggermente anormali, ma non è chiaro se siano cancerose. Sono necessari ulteriori test per determinare la fonte delle cellule anormali e il loro significato.
- Carcinoma a cellule squamose o cellule di adenocarcinoma: Questo risultato significa che le cellule raccolte per il Pap test appaiono così anormali che il patologo è quasi certo che sia presente un cancro. Il cancro a cellule squamose si riferisce ai tumori che insorgono nelle cellule della superficie piatta della vagina o della cervice. L'adenocarcinoma si riferisce ai tumori che insorgono nelle cellule ghiandolari. Se vengono trovate tali cellule, il medico consiglierà una pronta valutazione.
Falsi risultati
È importante sapere che c'è una possibilità che un Pap test possa tornare a mostrare falso negativo risultati. Ciò significa che le cellule anormali presenti sulla cervice non sono state rilevate durante l'esame patologico. Questo potrebbe accadere perché:
- Sono state raccolte troppo poche cellule
- Hai solo un piccolo numero di cellule anormali
- Le cellule del sangue o infiammatorie nel campione nascondevano quelle anormali
Le donne che ottengono risultati falsi negativi possono finire per non ricevere test di follow-up per confermare il cancro cervicale o il trattamento per esso.
È anche possibile che i risultati del Pap test siano falsi positivi, nel qual caso possono essere eseguiti test non necessari e persino un trattamento.
La cosa importante da sapere su questi rischi di ottenere risultati imprecisi del Pap test è che il cancro cervicale è una condizione a crescita molto lenta. Ci vuole molto tempo per svilupparsi.
Ecco perché le linee guida di screening raccomandano un Pap test ogni tre anni che, afferma il National Cancer Institute, minimizza "i danni causati dal trattamento di anomalie che non progredirebbero mai in cancro, limitando anche i risultati falsi negativi che ritarderebbero la diagnosi e il trattamento di un precanceroso condizione o cancro. " Quindi, essenzialmente, se l'HPV e / o le cellule anormali vengono perse una volta, è molto probabile che vengano catturate la prossima volta e che la malattia, se presente, sarà comunque curabile.
Azione supplementare
Se i risultati del Pap test sono anormali, il medico potrebbe voler ripetere il Pap test o eseguire un altro tipo di test, a seconda dei risultati specifici. Ulteriori test possono includere:
- Test HPV: Se un test HPV non è stato eseguito al momento del Pap, il medico può ordinarne uno come test di follow-up.
- Colposcopia: Una colposcopia è un esame in ufficio che consente al medico di visualizzare la cervice più da vicino con un colposcopio, uno strumento illuminato che ingrandisce la cervice. Viene posizionato all'esterno della vagina durante l'esame. Le immagini viste dal colposcopio possono essere proiettate su uno schermo per una visione più dettagliata e una pianificazione della biopsia.
- Biopsia del punzone: Durante una colposcopia, un medico può eseguire una biopsia cervicale a seconda di ciò che viene rilevato durante l'esame. Ciò comporta la rimozione di una piccola quantità di tessuto cervicale da esaminare al microscopio. Molto spesso si tratta di una biopsia a punzone, in cui il medico utilizza un dispositivo simile a un perforatore di carta per raccogliere il campione di tessuto che verrà inviato a un laboratorio di patologia per essere valutato. Questo può essere leggermente fastidioso ma richiede solo pochi secondi. A seconda dei risultati durante la colposcopia, alcune aree della cervice possono essere sottoposte a biopsia.
- Raschiamento endocervicale (ECC): Questo tipo di biopsia può essere eseguita anche durante una colposcopia.Il medico utilizzerà uno spazzolino per rimuovere il tessuto dal canale endocervicale, l'area ristretta tra l'utero e la cervice, da esaminare da un patologo. Il curettage endocervicale può essere moderatamente doloroso, come i forti crampi mestruali.
- Biopsia del cono: Questa procedura può essere eseguita quando è necessaria una biopsia più ampia, per diagnosticare il cancro cervicale o per rimuovere il tessuto in modo che non diventi canceroso. Durante una biopsia conica, un pezzo di tessuto a forma di cono viene rimosso per la valutazione. Questa procedura viene eseguita in anestesia generale.
- Procedura di escissione elettrochirurgica ad anello (LEEP): Un'alternativa alla biopsia del cono, una procedura di escissione elettrochirurgica ad anello utilizza un anello di filo caricato elettricamente per rimuovere un campione di tessuto. Viene eseguito in anestesia locale ed è più comunemente usato per trattare la displasia cervicale di alto grado, piuttosto che diagnosticare il cancro cervicale.
Le cellule anomale rilevate durante una colposcopia e una biopsia possono essere descritte come neoplasia intraepiteliale cervicale (CIN).
Una parola da Verywell
Il Pap test è il modo migliore per lo screening di cellule cervicali anomale che possono essere cancerose o precancerose e per rilevare alcuni ceppi di HPV associati al cancro cervicale. È indolore e non presenta rischi gravi.
Tuttavia, poiché richiede l'esposizione della vagina e l'inserimento di dispositivi medici in questa parte intima del corpo, la prospettiva di avere un Pap test può essere fonte di ansia, soprattutto se non hai mai fatto il test prima. Anche le donne che hanno avuto il Pap possono temerle, non per paura che faccia male, ma semplicemente perché mettersi in posizione per il test è imbarazzante.
Fortunatamente, la procedura richiede solo pochi minuti e deve essere ripetuta solo ogni tre anni per la maggior parte delle donne. Entrambi questi fattori dovrebbero contribuire a rendere la prospettiva di avere questo test vitale meno snervante.