Contenuto
Leucopenia è il termine medico utilizzato per descrivere un numero basso di globuli bianchi (leucociti). A seconda della gravità, la leucopenia può aumentare il rischio di infezioni, a volte in misura grave. Ci sono molte possibili cause, inclusi farmaci, infezioni, condizioni autoimmuni, cancro, carenze vitaminiche e altro ancora. La valutazione inizia con un emocromo completo, ma può includere una serie di ulteriori studi. Quando lieve, l'unico trattamento necessario può essere un'attenta attenzione per ridurre il rischio di infezioni. Le opzioni di trattamento possono includere l'uso di fattori di crescita per stimolare la produzione di globuli bianchi, nonché terapie che affrontano la causa sottostante della leucopenia.Tipi di globuli bianchi
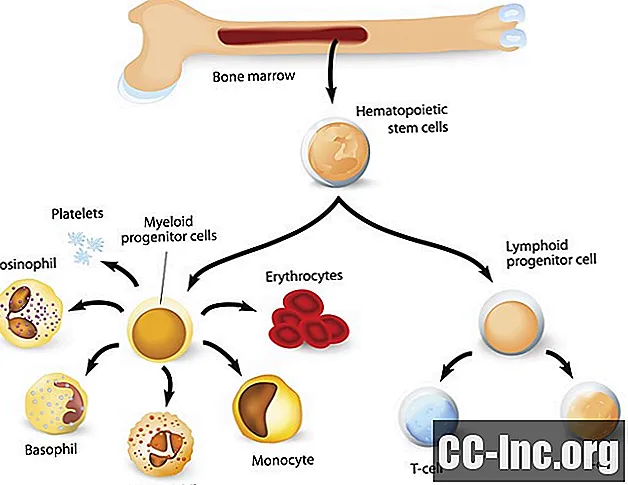
Per comprendere le potenziali complicazioni e cause della leucopenia, è molto utile esaminare le diverse tipi dei globuli bianchi, poiché alcune condizioni possono influenzare alcuni globuli bianchi ma non altri.
Inoltre, alcune cause di leucopenia possono provocare un basso livello di globuli rossi (anemia) e / o piastrine (trombocitopenia) a causa di una via di produzione comune nel midollo osseo. La pancitopenia è il termine medico usato per descrivere un livello ridotto di tutti i tipi di globuli, inclusi globuli rossi (eritrociti), piastrine (trombociti) e globuli bianchi (leucociti).
Tutti i tipi di cellule del sangue alla fine provengono da una cellula staminale pluripotenziale nel midollo osseo. In un processo chiamato emopoiesi, queste cellule attraversano un processo di differenziazione per diventare alla fine tutte le cellule del sangue specifiche in circolazione.
I globuli bianchi si differenziano lungo due diverse linee: granulociti e agranulociti.
Granulociti
I globuli bianchi noti come granulociti si differenziano da una cellula progenitrice lungo la linea cellulare mieloide e prendono il nome dal loro aspetto al microscopio. I globuli bianchi formati sono i più numerosi dei globuli bianchi nel midollo osseo e includono:
- Neutrofili: Spesso considerati più importanti in relazione a un numero basso di globuli bianchi, i neutrofili sono globuli bianchi che rappresentano la tua difesa principale contro batteri e altri microrganismi. I neutrofili sono anche indicati come cellule polimorfonucleate o PMN.
- Basofili: I basofili sono un numero molto inferiore e svolgono un ruolo nella difesa del corpo da batteri, parassiti interni e parassiti esterni (come le zecche).
- Eosinofili: Meglio conosciuti come il tipo di globuli bianchi spesso elevati nelle persone con allergie, queste cellule sono importanti per difendere il nostro corpo dai parassiti interni (come i vermi).
- Monociti: I monociti si sviluppano dai monoblasti e talvolta sono considerati i "camion della spazzatura" del sistema immunitario. Dopo aver lasciato il midollo osseo, trascorrono solo pochi giorni nel flusso sanguigno fino a quando non migrano nei tessuti e diventano macrofagi. Queste cellule puliscono i detriti con un metodo chiamato fagocitosi (essenzialmente mangiando i detriti).
Agranulociti
Gli agranulociti si differenziano da una cellula progenitrice comune (linfoblasto) attraverso la linea cellulare linfoide. Queste cellule si differenziano in:
- Linfociti T (cellule T): Le cellule T agiscono uccidendo direttamente batteri, virus e cellule cancerose in un processo chiamato immunità cellulo-mediata. Esistono molti tipi diversi di cellule T che svolgono tutte funzioni diverse, come le cellule T citotossiche, le cellule T helper, le cellule T della memoria e le cellule T natural killer. Le cellule T citotossiche o le cellule CD8 + svolgono un ruolo importante nella rimozione delle cellule infettate dal virus dal corpo.
- Linfociti B (cellule B): Le cellule B sono coinvolte in una diversa forma di difesa contro i microrganismi, denominata immunità umorale. Le cellule B possono presentare antigeni (un marcatore di qualcosa di anormale nel corpo) alle cellule T oltre a differenziarsi in plasmacellule che producono anticorpi. Le cellule B, in questo modo, svolgono un ruolo importante nel "ricordare" un batterio estraneo o un altro patogeno per il futuro.
- Cellule natural killer: Le cellule natural killer sono diverse dalle cellule T natural killer e svolgono un ruolo importante nella lotta contro il cancro nel corpo.
Sintomi di leucopenia
I segni ei sintomi della leucopenia sono principalmente i sintomi correlati alle infezioni che possono svilupparsi, sebbene con leucopenia grave siano spesso presenti sintomi aspecifici o affaticamento e sensazione di malessere. I segnali di pericolo per una potenziale leucopenia includono infezioni frequenti, infezioni che non si risolvono, una sensazione generale di malessere e infiammazione o ulcere dentro o intorno alla bocca. I sintomi dell'infezione possono includere:
- Febbre, brividi e / o sudorazioni notturne
- Mal di testa o torcicollo
- Gola infiammata
- Piaghe alla bocca o macchie bianche in bocca
- Tosse o mancanza di respiro
- Dolore o bruciore durante la minzione
- Drenaggio, arrossamento o gonfiore intorno a una ferita della pelle
- Dolore addominale e / o diarrea
È importante notare che, anche quando è presente una grave infezione, segni e sintomi potrebbero non essere così evidenti a causa della mancanza di globuli bianchi. (I globuli bianchi sono responsabili della creazione dei segni di infiammazione, pus, ecc.)
Se si verifica anche anemia (un basso numero di globuli rossi), i sintomi possono includere:
- Vertigini o svenimenti
- Un battito cardiaco accelerato
- Pelle pallida
Se è presente anche trombocitopenia, i segni possono includere:
- Lividi
- Piccole macchie rosse sulla pelle che non sbiancano con la pressione (petecchie)
- Epistassi
- Sangue nelle urine o nelle feci
- Periodi mestruali pesanti
Cause
Ci sono molte condizioni che possono provocare un basso numero di globuli bianchi, ma il primo passo è considerare se è presente una vera diminuzione del numero di globuli bianchi. E anche se il numero è basso (rispetto all'intervallo di riferimento del laboratorio), indipendentemente dal fatto che il numero sia preoccupante o meno.
Neutropenia etnica benigna (chiamata anche leucopenia fisiologica o neutropenia costituzionale) è una condizione ereditaria in cui una persona ha un basso numero di globuli bianchi. Questi conteggi di globuli bianchi inferiori sono una causa molto comune di neutropenia apparente nelle persone di origine africana, mediorientale o dell'India occidentale. Il segno distintivo della neutropenia etnica benigna è che, anche se la conta dei globuli bianchi è inferiore al range normale, queste persone non hanno un aumentato rischio di infezione.
La consapevolezza della neutropenia etnica benigna è particolarmente importante nel trattamento del cancro, poiché i cut-off per la continuazione della chemioterapia (o la sospensione) o la partecipazione a studi clinici potrebbero non considerare questa diversità nella conta dei globuli bianchi "normale".
Pseudoleucopenia è un termine che significa semplicemente che il numero di globuli bianchi sembra basso, ma in realtà non lo è. La pseudoleucopenia può essere causata da modifiche nel campione di laboratorio dopo il prelievo (in vitro) come l'aggregazione di cellule in risposta al freddo. Il fenomeno può verificarsi anche all'inizio di un'infezione quando i globuli bianchi migrano nei tessuti (per combattere l'infezione) o vengono temporaneamente utilizzati per combattere l'infezione, prima che ne possano essere rilasciati altri dal midollo osseo.
Meccanismi
Nell'esaminare le potenziali cause della leucopenia, è utile comprendere i possibili meccanismi responsabili dei conteggi bassi. Questi possono includere:
- Diminuzione della produzione: Condizioni come la malnutrizione proteico-calorica o alcune carenze vitaminiche possono ridurre la disponibilità di "mattoni" per i globuli bianchi in modo che siano sottoprodotti. Tutto ciò che interferisce con il midollo osseo può anche portare a una riduzione della produzione.
- Maggiore ripartizione: Condizioni come alcune malattie autoimmuni possono produrre anticorpi contro i globuli bianchi in modo che vengano scomposti troppo rapidamente.
- Aumento dei consumi: I globuli bianchi possono essere "esauriti" poiché combattono le infezioni nel corpo, specialmente le infezioni gravi (ad es. Sepsi).
- Sequestro: I globuli bianchi possono essere sequestrati (accumulati) nella milza in condizioni come la cirrosi epatica.
Leucopenia assoluta vs relativa
Quando si osserva il numero di globuli bianchi su un emocromo completo, è importante notare che solo una minoranza dei globuli bianchi presenti nel corpo circola nel flusso sanguigno. Per questo motivo, il numero a volte può cambiare abbastanza rapidamente.
Solo dal 2% al 3% circa dei leucociti maturi circola liberamente nel sangue. Circa l'80-90% rimane nel midollo osseo, conservato nel caso in cui possa essere necessario rapidamente. Il resto dei globuli bianchi allinea i vasi sanguigni in modo che non circolino liberamente (e quindi non vengano rilevati su un CBC). Una volta nel flusso sanguigno, i globuli bianchi vivono in media da due a 16 giorni.
Diverse condizioni possono causare l'ingresso nella circolazione dei globuli bianchi che rivestono i vasi sanguigni (demarginazione), come shock, esercizio fisico intenso o forte stress. Ciò potrebbe far apparire normale un conteggio dei bianchi effettivamente basso. Al contrario, la diluizione del sangue, come quando una persona riceve una trasfusione di plasma, può abbassare artificialmente il numero di globuli bianchi.
Leucopenia generale
Inizieremo esaminando le potenziali cause di leucopenia in generale, quindi esamineremo le cause che possono portare a una carenza di un tipo di globulo rispetto a un altro.
Nei paesi sviluppati, la leucopenia indotta da farmaci è più comune e può essere causata da meccanismi diversi a seconda che il farmaco danneggi il midollo osseo o provochi l'autoimmunità che causa la disgregazione delle cellule. In tutto il mondo, la malnutrizione (che porta a una diminuzione della produzione) è la più comune.
Indotto da farmaci e trattamento
Una vasta gamma di farmaci può essere responsabile della leucopenia e il medico probabilmente inizierà a valutare la leucopenia (in assenza di altri sintomi), ma esaminando attentamente i farmaci. I farmaci possono portare alla leucopenia in molti modi diversi, inclusa la soppressione diretta del midollo osseo, avendo un effetto tossico sulle cellule che diventano leucociti o portando a una reazione immunitaria in cui il corpo attacca i propri globuli bianchi. Alcune cause relativamente comuni includono:
Farmaci chemioterapici: Un numero basso di globuli bianchi dovuto alla chemioterapia (neutropenia indotta dalla chemioterapia) è una causa molto comune, nonché una causa grave di leucopenia. Diversi farmaci chemioterapici influenzano il midollo osseo in modi diversi. Mentre i tempi variano tra i farmaci, il punto in cui la conta dei globuli bianchi raggiunge il punto più basso (il nadir) è di circa 10-14 giorni dopo un'infusione.
Altri farmaci:
- Farmaci per le convulsioni: Lamictal (lamotrigina), acido valproico, fenitoina, carbamazepina
- Antibiotici, in particolare Septra o Bactrim (trimetoprim / sulfametossazolo), Minocin (minociclina), derivati della penicillina (come amoxicillina), cefalosporine e Flagyl (metronidazolo).
- Farmaci antidolorifici come l'aspirina e farmaci antinfiammatori non steroidei come l'ibuprofene.
- Antivirali come l'aciclovir
- Farmaci psichiatrici come clozapina, Wellbutrin (bupropione), clorpromazina, risperidone e aloperidolo
- Farmaci per il cuore, come diuretici tiazidici, beta-bloccanti e spironolattone
- Farmaci immunosoppressori per prevenire il rigetto del trapianto, trattare l'artrite infiammatoria come sirolimus, tacrolimus, micofenolato mofetile, leflunomide
- Farmaci per l'HIV (antiretrovirali)
- Terapie biologiche come inibitori del TNF, Proleukin (interleuchina-2) e Rituxan (rituximab)
- Farmaci per la sclerosi multipla come l'interferone beta-1a e l'interferone beta-1b
Idiopatico
A volte una causa della leucopenia non è evidente, anche con un accurato esame di laboratorio. Il termine idiopatico viene utilizzato come categoria generale per descrivere una condizione che si verifica per un motivo che non è evidente. Un esempio è la neutropenia idiopatica cronica.
Infezioni
Le infezioni sono, controintuitivamente, una causa relativamente comune di leucopenia. Leucopenia può verificarsi durante l'infezione acuta con alcune infezioni o principalmente nella fase postinfettiva con altre.
Con la sepsi, un'infezione batterica che colpisce tutto il corpo, può verificarsi leucopenia poiché i globuli bianchi disponibili sono "esauriti" per combattere l'infezione.
Ci sono alcune infezioni in cui la leucopenia è abbastanza comune, tra cui:
- Infezione virale: Virus di Epstein Barr (mono), virus respiratorio sinciziale (RSV), parvovirus, influenza, citomegalovirus, epatite A e B, morbillo, febbre dengue, HIV (circa il 70% delle persone con HIV sperimenterà leucopenia)
- Malattie da Rickettsia: Malattia di Lyme, Ehrlichiosi, anaplasmosi, tifo, febbre maculosa delle montagne rocciose
- Infezioni batteriche: Shigella, salmonella, pertosse (pertosse), brucellosi, tubercolosi e ceppi micobatterici atipici, psittacosi
- Parassiti: Malaria
Molte di queste infezioni possono anche causare anemia (un basso numero di globuli rossi) e trombocitopenia (un basso numero di piastrine).
Condizioni che colpiscono il midollo osseo
Tutto ciò che interferisce con la produzione di globuli bianchi nel midollo osseo può potenzialmente portare a leucopenia, tra cui:
- Infiltrazione del midollo osseo: L'infiltrazione del midollo osseo (come nella leucemia acuta e nella leucemia dei linfociti granulari di grandi dimensioni) può interrompere il processo di formazione delle cellule del sangue. Allo stesso modo, le metastasi nel midollo osseo possono portare alla leucopenia. I tumori che tendono a diffondersi al midollo osseo includono cancro al seno, cancro alla prostata, cancro al colon, melanoma e cancro allo stomaco.
- Disturbi del midollo osseo, inclusa anemia aplastica, sindromi mielodisplastiche, mieloma multiplo, mielofibrosi
Malattie vascolari del collagene / condizioni autoimmuni
Diverse condizioni possono provocare la distruzione dei globuli bianchi.
Le condizioni autoimmuni primarie includono
- Neutropenia autoimmune primaria
- Neutropenia cronica benigna dell'infanzia
Le condizioni autoimmuni secondarie includono condizioni come:
- Lupus (molto comune)
- Artrite reumatoide
- sindrome di Sjogren
- Malattia del tessuto connettivo misto
- Polimialgia reumatica
- Morbo di Crohn
Alcune di queste condizioni possono portare alla leucopenia in più che modo. Ad esempio, la sindrome di Felty (milza ingrossata più neutropenia) può anche portare al sequestro dei globuli bianchi.
Altre cause autoimmuni includono:
- Aplasia pura dei globuli bianchi
- Linfocitosi T-gamma
Esposizioni ambientali
L'esposizione nell'ambiente o le pratiche di stile di vita possono portare a leucopenia, tra cui:
- Esposizione a mercurio, arsenico o rame
- Uso intenso di alcol
- Esposizione alle radiazioni
Carenze vitaminiche e nutrizionali
La malnutrizione proteico-calorica è una causa comune di leucopenia derivante da una produzione inadeguata di leucociti.
Le carenze di vitamina B12 e folati sono una causa relativamente comune, così come l'anemia da carenza di ferro.
Infiammatorio
La sarcoidosi è una condizione infiammatoria poco conosciuta che comunemente provoca leucopenia.
Ipersplenismo
Una milza ingrossata può provocare il sequestro dei leucociti nella milza. Può verificarsi con cirrosi epatica, alcune malattie del sangue o sindrome di Felty.
Condizioni congenite
Leucopenia o neutropenia sono osservate con una serie di condizioni e sindromi congenite, come:
- Grave neutropenia congenita (sindrome di Kostmann)
- Neutropenia ciclica
- Anemia di Diamond Blackman
- Mielokatexis (una condizione in cui i globuli bianchi non riescono a entrare nel flusso sanguigno dal midollo osseo)
Altre cause
L'emodialisi spesso provoca leucopenia e reazioni trasfusionali.
Cause di livelli bassi di tipi specifici di globuli bianchi
Alcune condizioni mediche portano a un numero sproporzionatamente basso di un tipo specifico di globuli bianchi e la conta di altri globuli bianchi può essere normale. Anche un basso livello isolato di alcuni tipi di globuli bianchi può essere importante per prevedere la presenza o la gravità di una malattia.
Neutropenia: Un basso livello di neutrofili è spesso il più preoccupante della leucopenia a causa del rischio di infezione. La neutropenia senza leucopenia generale (neutropenia isolata) suggerisce cause come malattie autoimmuni o carenze vitaminiche (processi che possono interessare solo un tipo di globuli bianchi) mentre le condizioni che coinvolgono il midollo osseo di solito colpiscono tutti i tipi di globuli bianchi.
Eosinopenia: Un basso livello di eosinofili (leucopenia eosinofila) è comunemente visto con stress fisico o emotivo (dovuto al rilascio di ormoni dello stress), con sindrome di Cushing e con infiammazione acuta. Anche l'eosinopenia sembra essere un importante marker per la sepsi.
Basopenia: Un basso livello di basofili (leucopenia basofila) può essere osservato con:
- Condizioni allergiche, come orticaria (orticaria), allergie gravi, angioedema e anafilassi
- Con alte dosi o uso a lungo termine di corticosteroidi
- Con lo stress
- Durante la fase acuta di infezioni o infiammazioni
- Con ipertiroidismo o tireotossicosi
Linfopenia: La linfopenia senza un livello corrispondentemente basso di altri globuli bianchi non è molto comune, ma in alcuni casi può essere molto importante o fornire informazioni utili. Le cause possono includere:
- Corticosteroidi
- Insufficienza renale
- Radiazione
- morbo di Hodgkin
- Farmaci usati per prevenire il rigetto del trapianto
- Alcune infezioni virali, in particolare HIV / AIDS con carenza di cellule T CD4
- Condizioni congenite, come l'immunodeficienza combinata grave
La conta dei linfociti tende a diminuire con il normale invecchiamento, anche se la linfopenia sembra essere correlata al rischio complessivo di morte negli adulti negli Stati Uniti.
Da un punto di vista prognostico, recenti ricerche suggeriscono che la linfopenia predice la gravità della malattia e la probabilità che progredisca fino alla necessità di terapia intensiva o alla morte con COVID-19.
Monocitopenia: Un basso livello isolato di monocitopenia è più spesso osservato all'inizio dell'uso di corticosteroidi.
Diagnosi
In alcuni casi, la causa della leucopenia può essere ovvia e non sarà necessario alcun workup (ad esempio, se una persona sta ricevendo la chemioterapia). Altre volte, fare una diagnosi precisa può essere difficile.
Storia e fisica
Il processo diagnostico dovrebbe iniziare con una storia attenta che includa eventuali fattori di rischio per le condizioni sopra indicate, i farmaci utilizzati, una storia di viaggio e molto altro. L'esame obiettivo dovrebbe cercare eventuali segni di infezione (rilevando che questi potrebbero non essere presenti con una conta dei bianchi molto bassa e anche i risultati delle immagini potrebbero non essere così evidenti, come i segni di polmonite su una radiografia del torace). I linfonodi (compresi quelli sopra la clavicola) e la milza devono essere attentamente controllati e la pelle esaminata per eventuali segni di lividi.
Analisi del sangue
Una serie di test di laboratorio possono aiutare a restringere le cause:
- Emocromo completo (CBC): la valutazione di laboratorio può iniziare valutando i numeri sull'emocromo completo, comprese le proporzioni dei globuli bianchi, la conta dei globuli rossi e le piastrine. Gli indici dei globuli rossi (come MCV) a volte possono fornire importanti indizi su cause come la carenza di vitamina B12. Certamente il confronto con i risultati con qualsiasi precedente emocromo completo è utile.
- Striscio di sangue: uno striscio periferico per la morfologia può essere utile per cercare eventuali cambiamenti nelle cellule del sangue, come granulazioni tossiche nei neutrofili a volte osservate con le infezioni. La ricerca di eventuali segni di globuli bianchi immaturi è anche molto utile quando si cercano infezioni gravi o tumori correlati al sangue.
- Conta dei reticolociti: se anche la conta dei globuli rossi è bassa, una conta dei reticolociti può aiutare a determinare se la conta ematica è bassa a causa della mancanza di produzione o di qualche altro meccanismo.
Intervalli di riferimento
Il termine leucopenia viene solitamente utilizzato per descrivere la conta dei globuli bianchi totale bassa, ma ciò può comportare livelli ridotti di alcuni tipi di globuli bianchi e un numero normale di altri. In alcuni casi, il numero totale di globuli bianchi può essere basso, ma un tipo di globuli bianchi può effettivamente essere alto.
L'intervallo normale per la conta dei globuli bianchi varia in base all'ora del giorno. Il livello può anche cambiare, a volte in modo significativo, in risposta a stress fisico o emotivo.
Diversi globuli bianchi costituiscono diverse percentuali del numero totale di globuli bianchi. Ciò comprende:
- Neutrofili (dal 55% al 70%)
- Neutrofili a banda (dallo 0% al 3%)
- Linfociti (dal 20% al 40%): la percentuale di linfociti è più alta nei bambini di età compresa tra i 4 ei 18 anni rispetto agli adulti.
- Monociti (dal 2% all'8%)
- Eosinofili (dall'1% al 4%)
- Basofili (dallo 0,5% all'1%)
Conta totale dei globuli bianchi: La gamma dei globuli bianchi totali negli adulti nei bambini è la seguente:
- Uomini: da 5.000 a 10.000 cellule per microlitro (ul)
- Donne: da 4.500 a 11.000 cellule per ul
- Bambini: da 5.000 a 10.000 cellule per ul (dall'infanzia all'adolescenza)
Conta assoluta dei neutrofili: Il livello assoluto (numero totale di globuli bianchi moltiplicato per la percentuale di un particolare tipo di globuli bianchi) dei diversi tipi di globuli bianchi può essere un valore di laboratorio molto importante, soprattutto per quanto riguarda i neutrofili.
L'intervallo per la conta assoluta dei neutrofili è compreso tra 2.500 cellule / ul e 6.000 cellule / ul.
Una conta assoluta dei neutrofili (ANC) inferiore a 2.500 sarebbe chiamata neutropenia, ma il numero di solito deve scendere al di sotto di 1.000 cellule / ul prima che il rischio di sviluppare un'infezione batterica aumenti in modo significativo. Se l'ANC scende al di sotto di 500 cellule / ul, il rischio di infezione aumenta notevolmente. Il termine "agranulocitosi"è talvolta utilizzato in modo intercambiabile con un ANC inferiore a 500 cellule / ul.
È interessante notare che le persone possono avere neutropenia nonostante un normale numero totale di globuli bianchi (spesso perché il numero assoluto di linfociti è elevato).
Altri test di laboratorio
I test per le cause possono includere:
- Livelli di vitamina B12 o folato
- Emocolture
- Culture virali
- Citometria a flusso
- Test per rilevare l'autoimmunità come gli anticorpi antinucleari (il test degli anticorpi anti-neutrofili è principalmente utile nei bambini)
- Test genetici se si sospetta una causa congenita
Esame del midollo osseo
Può essere necessaria una biopsia del midollo osseo per cercare un tumore sottostante (come la leucemia) o un disturbo del midollo osseo come l'anemia aplastica.
Imaging
I test di imaging non sono spesso necessari per diagnosticare la leucopenia, a meno che non si sospetti un cancro sottostante o un'infezione ossea.
Trattamento
La necessità di un trattamento per la leucopenia dipende dalla conta dei globuli bianchi, in particolare dalla conta assoluta dei neutrofili.
Trattamento della causa sottostante
Spesso, il trattamento della causa sottostante della leucopenia è più efficace, come la sostituzione di vitamine carenti o il trattamento delle infezioni. Con condizioni gravi come l'anemia aplastica, ciò può richiedere il trapianto di midollo osseo.
Antibiotici
Se la leucopenia è grave (neutropenia assoluta grave) come dovuta alla chemioterapia ed è presente la febbre (o anche senza febbre se i conteggi sono molto bassi), a volte vengono utilizzati antibiotici anche se non si trova un'evidente fonte di infezione. Questo può anche essere il caso di alcuni antivirali o antimicotici (ad esempio, per Aspergillus possono essere somministrati antimicotici preventivi).
Trasfusioni
Le infusioni di granulociti sono usate raramente e il loro uso è controverso. Detto questo, potrebbero esserci delle impostazioni in cui sono raccomandati, ad esempio per le persone ad alto rischio.
Fattori di crescita
I farmaci (fattori di crescita) possono essere utilizzati per stimolare la produzione di neutrofili nel midollo osseo (preventivamente o come trattamento per una bassa conta dei neutrofili). L'utilizzo di fattori di crescita per stimolare lo sviluppo e la maturazione dei granulociti è diventato uno standard di cura anche preventivamente con alcuni tumori, e ha consentito ai medici di utilizzare farmaci chemioterapici a dosi più elevate rispetto al passato.
I fattori stimolanti le colonie di granulociti (G-CSF) e i fattori stimolanti le colonie di granulociti-macrofagi disponibili includono:
- Neupogen (filgrastim, G-CSF)
- Neulasta (pegfilgrastim)
- Leucina (sargramostim, GM-CSF
Prevenire le infezioni
Se il numero di globuli bianchi di una persona è molto basso, potrebbe essere necessario il ricovero ospedaliero. Altrimenti, la cura per prevenire le infezioni è fondamentale anche se vengono forniti fattori di crescita. Ciò comprende:
- Evitare condizioni di affollamento
- Limitare i visitatori in caso di ricovero in ospedale
- Evitare il contatto con chiunque sia malato
- Praticare la sicurezza alimentare (niente carne cruda o frutti di mare, lavare le verdure, evitare i formaggi molli, ecc.)
- Praticare cautela con gli animali domestici (evitare lettiere, gabbie per uccelli, non maneggiare rettili, ecc.)
Una parola da Verywell
Ci sono molte potenziali cause di leucopenia che vanno da un fastidio principalmente a un pericolo di vita. Il rischio principale è quello dell'infezione e le misure per ridurre tale rischio e trattare le infezioni presenti sono le prime.