
Contenuto
- Prevalenza della lesione del muscolo cardiaco da COVID-19
- Sintomi
- Cause e fattori di rischio
- Diagnosi di lesioni muscolari cardiache da COVID-19
- Problemi causati da lesioni muscolari cardiache COVID-19
- Trattamento
- Una parola da Verywell
I problemi cardiaci di solito non sono tra le caratteristiche più importanti di COVID-19. Ma sono abbastanza comuni e potenzialmente abbastanza gravi che la maggior parte delle persone ricoverate in ospedale con COVID-19 vengono ora sottoposte a screening per lesioni muscolari cardiache e i cardiologi spesso diventano parte del loro team di assistenza.
In molti pazienti, il coinvolgimento del cuore con COVID-19 è una condizione relativamente sottile, mentre in altri produce complicazioni importanti e forse fatali. Sebbene esistano diverse potenziali cause di lesione del muscolo cardiaco correlata a COVID-19, la causa specifica in un particolare individuo è spesso difficile da identificare. Il trattamento è di supporto e generale piuttosto che specifico per COVID-19.
Prevalenza della lesione del muscolo cardiaco da COVID-19
I primi studi hanno scoperto che, tra le persone abbastanza malate da essere ricoverate in ospedale con COVID-19, le prove di danno muscolare cardiaco possono essere trovate nell'8% -12%. Nelle persone con forme più lievi di COVID-19, non ci sono prove di lesioni muscolari cardiache.
Nella maggior parte delle persone con COVID-19 che hanno una lesione del muscolo cardiaco rilevabile, eventuali problemi cardiaci risultanti tendono ad essere minori.
Sintomi
Nei pazienti ospedalizzati con COVID-19, qualsiasi sintomo derivante da una lesione cardiaca può essere facilmente confuso con i sintomi polmonari causati dal virus. Questi sintomi possono includere:
- Dispnea significativa (mancanza di respiro)
- Tosse
- Fatica
- Debolezza
- Palpitazioni
- Vertigini
- Pressione toracica o dolore e
- Sincope (perdita di coscienza).
Poiché non è facile distinguere i sintomi cardiaci dai sintomi causati da una grave malattia polmonare nelle persone con COVID-19, i medici di solito non possono fare affidamento sui soli sintomi per avvisarli della possibilità che il virus possa anche produrre problemi cardiaci.
Link correlati
Rimani informato:
- Risposte a domande comuni su COVID-19
- Trattamenti COVID-19 in cantiere
Rimanga sicuro:
- COVID-19: Dovresti indossare una maschera?
- Come fare la spesa in sicurezza e ricevere la consegna durante la pandemia COVID-19
Rimani in salute:
- Quando cercare cure di emergenza durante la pandemia COVID-19
- Come lavarsi le mani correttamente
Cause e fattori di rischio
La maggior parte delle persone che sviluppano danni al muscolo cardiaco da COVID-19 hanno significative condizioni mediche preesistenti che li predispongono a malattie cardiache, tra cui malattia coronarica, diabete, obesità o ipertensione.
Nessuna singola causa è stata identificata. Esistono diversi potenziali meccanismi che potrebbero produrre questo danno cardiaco ed è probabile che tutti possano svolgere un ruolo in un modo o nell'altro. Questi includono:
- Miocardite: Infiammazione del muscolo cardiaco
- Cardiomiopatia da stress: Conosciuta anche come "sindrome del cuore spezzato", si verifica in risposta a un forte stress fisico. Una gran parte del muscolo cardiaco smette improvvisamente di funzionare, portando a insufficienza cardiaca acuta.
- Ipossia grave e generalizzata: L'assenza di ossigeno causata da una grave malattia polmonare può danneggiare il cuore, soprattutto nelle aree in cui l'apporto vascolare al muscolo è già compromesso.
- Rottura di una preesistente placca coronarica: Innescata dall'infiammazione prodotta da COVID-19, una rottura può portare a un attacco di cuore o ad altre forme di sindrome coronarica acuta.
- Danno infiammatorio alle piccole arterie coronarie
- Tempesta di citochine: Questa risposta immunitaria esagerata legata al COVID-19 può causare seri problemi di salute, inclusi danni diretti al cuore. Anche la bassa pressione sanguigna causata dalla tempesta di citochine può interferire con la capacità del cuore di pompare.
Diagnosi di lesioni muscolari cardiache da COVID-19
Soprattutto perché qualsiasi sintomo cardiaco che può essere presente può essere mascherato da sintomi polmonari nelle persone con COVID-19, i medici ora eseguono lo screening di routine per malattie cardiache nei pazienti ospedalizzati con questa infezione.
Il test di screening più utile è misurare i livelli ematici di troponina. La troponina è una proteina cardiaca importante per la contrazione muscolare. Le cellule cardiache danneggiate perdono troponina nel flusso sanguigno, quindi livelli ematici elevati di troponina sono un'indicazione importante che si sta verificando un danno alle cellule cardiache.
Oltre ai livelli di troponina nel sangue, anche un elettrocardiogramma (ECG) e una radiografia del torace possono aiutare a eseguire lo screening per le malattie cardiache. Se i test di screening suggeriscono un problema cardiaco, un ecocardiogramma può essere utile per determinare la presenza e la natura di qualsiasi coinvolgimento cardiaco con COVID-19. Le procedure cardiache invasive, come il cateterismo cardiaco, sono evitate quando possibile nei pazienti COVID-19 che sono gravemente malati.
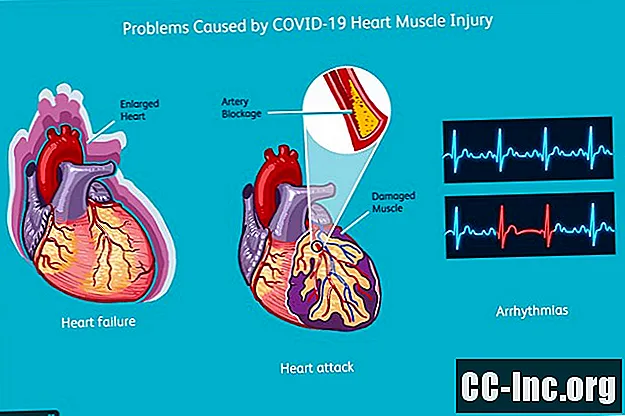
Problemi causati da lesioni muscolari cardiache COVID-19
Spesso, un test della troponina anormale è l'unica manifestazione di danno muscolare cardiaco nelle persone malate di COVID-19. Ma indipendentemente dal fatto che ci siano o meno altri sintomi di un problema cardiaco, livelli elevati di troponina nei pazienti ospedalizzati con COVID-19 sono associati a un aumentato rischio di mortalità.
In alcuni pazienti con livelli elevati di troponina, la lesione del muscolo cardiaco è abbastanza estesa da produrre una malattia cardiaca più evidente, che può complicare il recupero di COVID-19.
Insufficienza cardiaca
Se il muscolo cardiaco è danneggiato abbastanza gravemente, può verificarsi insufficienza cardiaca. L'insufficienza cardiaca è un problema serio per chiunque; in una persona malata di COVID-19, è particolarmente pericoloso.
Negli studi di Wuhan, in Cina, l'insufficienza cardiaca era una caratteristica importante in molti pazienti che si ammalavano gravemente di COVID-19. Infatti, l'insufficienza cardiaca è stata diagnosticata in circa la metà dei pazienti con COVID-19 deceduti durante il ricovero. La grande maggioranza dei pazienti con diagnosi di insufficienza cardiaca durante la malattia non aveva precedenti di insufficienza cardiaca, il che indica che i loro problemi cardiaci apparentemente sono sorti come risultato del COVID-19.
Attacco di cuore
Anche gli attacchi di cuore (infarti del miocardio) sono abbastanza comuni nelle persone ricoverate in ospedale con COVID-19. Questo non è inaspettato, perché è noto da tempo che l'influenza e altre malattie che causano la polmonite sono associate a un rischio più elevato di attacchi di cuore.
Esistono almeno due modi in cui COVID-19 può scatenare un attacco di cuore:
- L'aumento del carico di lavoro cardiaco, sommato all'ipossia (bassi livelli di ossigeno nel sangue) causata da una grave malattia polmonare, può portare a danni al muscolo cardiaco in aree del cuore il cui apporto sanguigno è compromesso dalle arterie coronarie malate.
- COVID-19 può causare un'infiammazione vascolare diffusa, che può innescare la rottura di una placca coronarica, occludendo l'arteria e causando la morte del muscolo cardiaco.
Aritmia
Diversi tipi di aritmie possono verificarsi nelle persone ospedalizzate con COVID-19, ma i più importanti sono la fibrillazione atriale e la tachicardia ventricolare. In particolare, questi pazienti possono sviluppare una forma pericolosa di tachicardia ventricolare chiamata "torsione di punta" o TdP.
Il TdP si osserva quando un intervallo QT è prolungato. (L'intervallo QT viene misurato sull'ECG e rappresenta il tempo necessario agli elettroliti per attraversare avanti e indietro una membrana cellulare cardiaca quando una cellula cardiaca viene stimolata a battere.) A causa della gravità e della complessità della loro malattia, l'intervallo QT è spesso prolungato nelle persone gravemente ammalate di COVID-19.
Alcuni dei farmaci che possono essere usati per trattare COVID-19 in ambiente ospedaliero, come l'idrossiclorochina e l'azitromicina, possono anche prolungare l'intervallo QT, aumentando il rischio di TdP.
Trattamento
Non esiste un trattamento specifico per il danno al muscolo cardiaco causato da COVID-19.Tuttavia, è disponibile un trattamento aggressivo per la maggior parte delle conseguenze di questo danno cardiaco, come insufficienza cardiaca, attacchi cardiaci acuti e aritmie cardiache. Questi trattamenti sono gli stessi dei pazienti che non hanno COVID-19.
Trattamento dell'insufficienza cardiaca
Quando è acuto, il trattamento dell'insufficienza cardiaca richiede un'eccellente gestione dei liquidi (per mantenere il fluido in eccesso fuori dai polmoni), ripristinando i normali livelli di ossigeno nel sangue e identificando le condizioni sottostanti suscettibili di trattamento (come l'ischemia cardiaca).
Trattamento di attacco di cuore
Gli attacchi cardiaci acuti sono generalmente trattati allo stesso modo nelle persone con COVID-19 come in chiunque altro, con l'eccezione che i cardiologi hanno maggiori probabilità di utilizzare la terapia fibrinolitica ("coaguli") come terapia primaria invece degli stent. La chirurgia, come l'angioplastica, verrà eseguita se l'arteria è completamente bloccata. Possono essere somministrati diversi tipi di farmaci, inclusi farmaci per rompere un coagulo (terapia trombolitica), farmaci antipiastrinici, fluidificanti del sangue, beta-bloccanti, ACE inibitori e statine.
Come viene trattato un attacco di cuoreTrattamento dell'aritmia cardiaca
Anche le aritmie cardiache sono gestite proprio come nelle persone senza COVID-19, dai farmaci da prescrizione ai pacemaker e alle procedure di ablazione. Chiunque sia gravemente malato è incline alle aritmie e grande enfasi dovrebbe essere posta sulla prevenzione. Ciò significa prestare molta attenzione alla gestione dei liquidi, all'ossigenazione del sangue, all'equilibrio elettrolitico ed evitare (quando possibile) farmaci noti per prolungare l'intervallo QT su un elettrocardiogramma.
I pazienti gravemente malati con COVID-19 verranno posti su un monitor cardiaco in modo che eventuali aritmie acute possano essere trattate rapidamente.
Come vengono trattate le aritmie cardiacheUna parola da Verywell
In alcune persone, il coinvolgimento cardiaco con COVID-19 non gioca un ruolo importante nel corso della loro malattia. In altri, tuttavia, il danno cardiaco può essere accompagnato da insufficienza cardiaca, infarto o gravi aritmie cardiache.
I test di screening per lesioni cardiache dovrebbero essere eseguiti in chiunque sia ricoverato in ospedale con COVID-19. Se viene trovata tale evidenza, deve essere istituito un attento monitoraggio cardiaco.