Contenuto
- Descrizione
- Perché la procedura è eseguita
- rischi
- Prima della procedura
- Dopo la procedura
- Outlook (prognosi)
- Nomi alternativi
- Istruzioni per il paziente
- immagini
- Riferimenti
- Data di revisione 7/25/2018
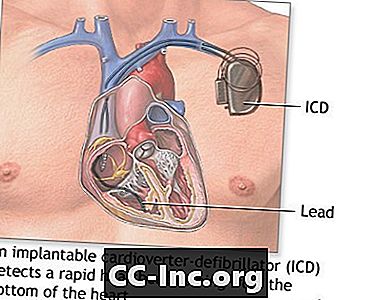
Un defibrillatore cardioverter impiantabile (ICD) è un dispositivo che rileva eventuali battiti cardiaci rapidi e potenzialmente letali. Questo battito cardiaco anormale è chiamato un'aritmia. Se si verifica, l'ICD invia rapidamente una scossa elettrica al cuore. Lo shock cambia il ritmo alla normalità. Questo è chiamato defibrillazione.
Descrizione
Un ICD è composto da queste parti:
- Il generatore di impulsi ha le dimensioni di un grande orologio da tasca. Contiene una batteria e circuiti elettrici che leggono l'attività elettrica del tuo cuore.
- Gli elettrodi sono fili, chiamati anche cavi, che passano attraverso le vene al cuore. Collegano il tuo cuore al resto del dispositivo. Il tuo ICD può avere 1, 2 o 3 elettrodi.
- La maggior parte degli ICD ha un pacemaker integrato. Il tuo cuore potrebbe aver bisogno di stimolazione se batte troppo lentamente o troppo velocemente o se hai subito uno shock dall'ICD.
- C'è un tipo speciale di ICD chiamato ICD sottocutaneo. Questo dispositivo ha un elettrocatetere che viene inserito nel tessuto a sinistra dello sterno piuttosto che nel cuore. Questo tipo di ICD non può essere anche un pacemaker.
Il cardiologo o il chirurgo più spesso inseriscono il tuo ICD quando sei sveglio. L'area della parete toracica sotto la clavicola sarà intorpidita dall'anestesia, quindi non sentirai dolore. Il chirurgo eseguirà un'incisione (taglio) attraverso la pelle e creerà spazio sotto la pelle e il muscolo per il generatore di ICD. Nella maggior parte dei casi, questo spazio è vicino alla tua spalla sinistra.
Il chirurgo posizionerà l'elettrodo in una vena, quindi nel cuore. Questo viene fatto usando una speciale radiografia per vedere dentro il petto. Quindi il chirurgo collegherà gli elettrodi al generatore di impulsi e al pacemaker.
La procedura richiede più spesso da 2 a 3 ore.
Alcune persone con questa condizione avranno un dispositivo speciale che combina un defibrillatore e un pacemaker biventricolare posizionato. Il dispositivo pacemaker aiuta il cuore a battere in modo più coordinato.
Perché la procedura è eseguita
Un ICD è posto in persone che sono ad alto rischio di morte cardiaca improvvisa da un ritmo cardiaco anormale che è in pericolo di vita. Questi includono la tachicardia ventricolare (VT) o la fibrillazione ventricolare (VF).
I motivi per cui potresti essere ad alto rischio sono:
- Hai avuto episodi di uno di questi anormali ritmi cardiaci.
- Il tuo cuore è indebolito, troppo grande e non pompa molto bene il sangue. Ciò può essere dovuto a precedenti infarti cardiaci, insufficienza cardiaca o cardiomiopatia (muscolo cardiaco malato).
- Hai un tipo di problema cardiaco congenito (presente alla nascita) o di salute genetica.
rischi
I rischi per qualsiasi intervento chirurgico sono:
- Coaguli di sangue nelle gambe che possono raggiungere i polmoni
- Problemi respiratori
- Attacco di cuore o ictus
- Reazioni allergiche ai farmaci (anestesia) utilizzati durante l'intervento chirurgico
- Infezione
I possibili rischi per questo intervento chirurgico sono:
- Infezione della ferita
- Lesioni al cuore o ai polmoni
- Aritmie cardiache pericolose
Un ICD a volte genera shock nel tuo cuore quando NON ne hai bisogno. Anche se uno shock dura un tempo molto breve, puoi sentirlo nella maggior parte dei casi.
Questo e altri problemi ICD possono a volte essere prevenuti cambiando il modo in cui è programmato il tuo ICD. Può anche essere impostato per emettere un avviso se c'è un problema. Il medico che gestisce la cura dell'ICD può programmare il tuo dispositivo.
Prima della procedura
Dì sempre al tuo medico curante quali farmaci stai assumendo, anche i farmaci o le erbe che hai acquistato senza prescrizione medica.
Il giorno prima dell'intervento:
- Fai sapere al tuo fornitore di raffreddori, influenza, febbre, eruzione cutanea o altre malattie che potresti avere.
- Doccia e shampoo bene. Potrebbe esserti chiesto di lavare tutto il tuo corpo sotto il collo con un sapone speciale.
- Potrebbe anche esserti chiesto di prendere un antibiotico per proteggersi dalle infezioni.
Il giorno dell'intervento:
- Di solito ti verrà chiesto di non bere o mangiare nulla dopo la mezzanotte della sera prima dell'intervento. Questo include gomma da masticare e mentine per l'alito. Risciacquare la bocca con acqua se si sente asciutto, ma fare attenzione a non ingerire.
- Prendi i farmaci che ti hanno detto di prendere solo con un sorso d'acqua.
Ti verrà detto quando arrivare in ospedale.
Dopo la procedura
La maggior parte delle persone con un ICD impiantato può andare a casa dall'ospedale in 1 giorno. Il più velocemente ritorna al loro normale livello di attività. Il recupero completo richiede da 4 a 6 settimane.
Chiedi al tuo fornitore quanto puoi usare il braccio sul lato del tuo corpo dove è stato posizionato l'ICD. Si può essere avvisati di non sollevare nulla di più pesante di 10-15 libbre (da 4.5 a 6.75 chilogrammi) e di evitare di spingere, tirare o torcere il braccio per 2-3 settimane. Potrebbe anche esserti detto di non alzare il braccio sopra la spalla per diverse settimane.
Quando esci dall'ospedale, ti verrà consegnata una carta da tenere nel tuo portafoglio. Questa scheda elenca i dettagli del tuo ICD e contiene informazioni di contatto per le emergenze. Dovresti sempre portare con te questa carta del portafoglio.
Avrai bisogno di controlli regolari per poter monitorare il tuo ICD. Il provider controllerà per vedere se:
- Il dispositivo rileva correttamente il battito cardiaco
- Quanti shock sono stati consegnati
- Quanta energia è rimasta nelle batterie.
Outlook (prognosi)
Il tuo ICD monitorerà costantemente i battiti del tuo cuore per assicurarti che siano stabili. Trasmetterà uno shock al cuore quando avverte un ritmo potenzialmente letale. La maggior parte di questi dispositivi può funzionare anche come pacemaker.
Nomi alternativi
ICD; Defibrillazione
Istruzioni per il paziente
- Angina - scarica
- Angina: quando hai dolore al petto
- Farmaci antipiastrinici - inibitori P2Y12
- Aspirina e malattie cardiache
- Burro, margarina e oli da cucina
- Colesterolo e stile di vita
- Controllare la pressione alta
- I grassi dietetici spiegati
- Consigli per fast food
- Attacco di cuore - scarico
- Malattie cardiache - fattori di rischio
- Insufficienza cardiaca: scarica
- Come leggere le etichette degli alimenti
- Dieta a basso contenuto di sale
- dieta mediterranea
- Cura della ferita chirurgica - aperta
immagini

Cardioverter impiantabile-defibrillatore
Riferimenti
Epstein AE, DiMarco JP, Ellenbogen KA, et al. 2012 ACCF / AHA / HRS aggiornamento focalizzato incorporato nelle linee guida ACCF / AHA / HRS 2008 per la terapia basata sui dispositivi delle anomalie del ritmo cardiaco: un rapporto dell'American College of Cardiology Foundation / American Heart Association Task Force sulle linee guida pratiche e il ritmo cardiaco Società. J Am Coll Cardiol. 2013; 61 (3): e6-e75. PMID: 23265327 www.ncbi.nlm.nih.gov/pubmed/23265327.
Miller JM, Tomaselli GF, Zipes DP. Terapia per aritmie cardiache. In: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds. Malattia di cuore di Braunwald: un libro di testo di medicina cardiovascolare. 11 ed. Philadelphia, PA: Elsevier Saunders; 2019: cap. 36.
Pfaff JA, Gerhardt RT. Valutazione dei dispositivi impiantabili. In: Roberts JR, Custalow CB, Thomsen TW, eds. Procedure cliniche di Roberts and Hedges in medicina d'urgenza e terapia intensiva. 7 ed. Philadelphia, PA: Elsevier; 2019: cap 13.
Swerdlow CD, Wang PJ, Zipes DP. Pacemakers e defibrillatori cardioverter impiantabili. In: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds. Malattia di cuore di Braunwald: un libro di testo di medicina cardiovascolare. 11 ed. Philadelphia, PA: Elsevier Saunders; 2019: cap 41.
Data di revisione 7/25/2018
Aggiornato da: Michael A. Chen, MD, PhD, Professore associato di Medicina, Divisione di Cardiologia, Harborview Medical Center, Università di Washington Medical School, Seattle, WA. Anche recensito da David Zieve, MD, MHA, direttore medico, Brenda Conaway, direttore editoriale e A.D.A.M. Team editoriale