
Contenuto
- Descrizione
- Perché la procedura è eseguita
- rischi
- Prima della procedura
- Dopo la procedura
- Outlook (prognosi)
- Nomi alternativi
- Istruzioni per il paziente
- immagini
- Riferimenti
- Data di revisione 16/05/2018
I dispositivi di assistenza ventricolare (VAD) aiutano il cuore a pompare il sangue da una delle principali camere di pompaggio al resto del corpo o all'altro lato del cuore. Queste pompe sono impiantate nel tuo corpo. Nella maggior parte dei casi sono collegati a macchinari esterni al corpo.
Descrizione
Un dispositivo di assistenza ventricolare ha 3 parti:
- Una pompa La pompa pesa da 1 a 2 libbre (da 0,5 a 1 chilogrammo). Si trova all'interno o all'esterno della pancia.
- Un controller elettronico Il controller è come un piccolo computer che controlla come funziona la pompa.
- Batterie o un'altra fonte di energia. Le batterie sono trasportate fuori dal tuo corpo. Sono collegati alla pompa con un cavo che va nella pancia.
Se hai inserito un VAD impiantato, avrai bisogno di un'anestesia generale. Questo ti farà dormire ed essere indolore durante la procedura.
Durante l'intervento:
- Il cardiochirurgo apre il centro del petto con un taglio chirurgico e quindi separa lo sterno. Questo consente l'accesso al tuo cuore.
- Successivamente, il chirurgo farà spazio per la pompa sotto la pelle e il tessuto nella parte superiore della parete ventrale.
- Il chirurgo posizionerà quindi la pompa in questo spazio.
Un tubo collegherà la pompa al tuo cuore. Un altro tubo collegherà la pompa all'aorta o ad una delle altre arterie principali. Un altro tubo passerà attraverso la pelle per collegare la pompa al controller e alle batterie.
Il VAD preleverà il sangue dal ventricolo (una delle principali camere di pompaggio del cuore) attraverso il tubo che conduce alla pompa. Quindi il dispositivo pompa il sangue verso una delle tue arterie e attraverso il tuo corpo.
La chirurgia più spesso dura da 4 a 6 ore.
Esistono altri tipi di VAD (chiamati dispositivi di assistenza ventricolare percutanea) che possono essere posizionati con tecniche meno invasive per aiutare il ventricolo sinistro o destro. Tuttavia, questi in genere non possono fornire tanto flusso (supporto) quanto quelli impiantati chirurgicamente.
Perché la procedura è eseguita
Potrebbe essere necessario un VAD in caso di insufficienza cardiaca grave che non può essere controllata con farmaci, dispositivi di stimolazione o altri trattamenti. È possibile ottenere questo dispositivo mentre si è in lista d'attesa per un trapianto di cuore. Alcune persone che ottengono un VAD sono molto malate e potrebbero essere già su una macchina di supporto cuore-polmone.
Non tutti quelli con insufficienza cardiaca grave sono un buon candidato per questa procedura.
rischi
I rischi per questo intervento chirurgico sono:
- Coaguli di sangue nelle gambe che possono raggiungere i polmoni
- Coaguli di sangue che si formano nel dispositivo e possono spostarsi in altre parti del corpo
- Problemi respiratori
- Attacco di cuore o ictus
- Reazioni allergiche ai medicinali per anestesia utilizzati durante l'intervento
- infezioni
Prima della procedura
La maggior parte delle persone sarà già in ospedale per il trattamento dello scompenso cardiaco.
Dopo la procedura
La maggior parte delle persone che vengono messe in una VAD passano da pochi a diversi giorni nell'unità di terapia intensiva (ICU) dopo l'intervento chirurgico. Si può rimanere in ospedale da 2 a 8 settimane dopo aver effettuato la pompa. Durante questo tempo imparerai come prendersi cura della pompa.
VAD meno invasivi non sono progettati per pazienti ambulatoriali e quei pazienti hanno bisogno di rimanere in terapia intensiva per tutta la durata del loro uso. A volte vengono usati come ponte per un VAD chirurgico o per il recupero del cuore.
Outlook (prognosi)
Un VAD può aiutare le persone che hanno l'insufficienza cardiaca a vivere più a lungo. Può anche aiutare a migliorare la qualità della vita dei pazienti.
Nomi alternativi
VAD; RVAD; LVAD; BVAD; Dispositivo di assistenza ventricolare destro; Dispositivo di assistenza ventricolare sinistra; Dispositivo di assistenza biventricolare; Pompa cardiaca; Sistema di assistenza ventricolare sinistra; LVAS; Dispositivo di assistenza ventricolare impiantabile; Insufficienza cardiaca - VAD; Cardiomiopatia - VAD
Istruzioni per il paziente
- Angina - scarica
- Attacco di cuore - scarico
- Insufficienza cardiaca: scarica
- Cura della ferita chirurgica - aperta
immagini

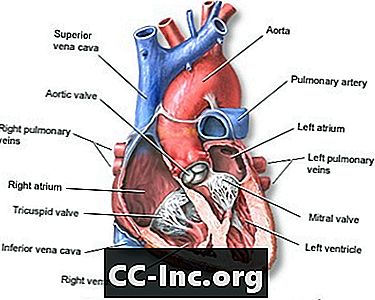
Cuore, sezione centrale
Riferimenti
Aaronson KD, Pagani FD. Supporto circolatorio meccanico. In: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds. Malattia di cuore di Braunwald: un libro di testo di medicina cardiovascolare. 11 ed. Philadelphia, PA: Elsevier; 2019: cap 29.
Mcmurray JJV, Pfeffer MA. Insufficienza cardiaca: gestione e prognosi. In: Goldman L, Schafer AI, eds. Medicina Goldman-Cecil. 25 ed. Philadelphia, PA: Elsevier Saunders; 2016: capitolo 59.
Peura JL, Colvin-Adams M, Francis GS, et al. Raccomandazioni per l'uso del supporto circolatorio meccanico: strategie del dispositivo e selezione del paziente: una dichiarazione scientifica dell'American Heart Association. Circolazione. 2012; 126 (22): 2648-2667. PMID: 23109468 www.ncbi.nlm.nih.gov/pubmed/23109468.
Rihal CS, Naidu SS, Givetz MM, et al. 2015 Dichiarazione di consenso degli esperti clinici SCAI / ACC / HFSA / STS sull'uso di dispositivi percutanei di supporto circolatorio meccanico nell'assistenza cardiovascolare: approvata dall'American Heart Association, dalla Cardiological Society of India e dalla Sociedad Latino Americana de Cardiologia Intervencion; affermazione di valore da parte dell'Associazione Canadese di Cardiologia d'intervento dell'Associazione Canadese di Cardiologia Interventistica. J Am Coll Cardiol. 2015; 65 (19): e7-E26. PMID: 25861963 www.ncbi.nlm.nih.gov/pubmed/25861963.
Data di revisione 16/05/2018
Aggiornato da: Michael A. Chen, MD, PhD, Professore associato di Medicina, Divisione di Cardiologia, Harborview Medical Center, Università di Washington Medical School, Seattle, WA. Anche recensito da David Zieve, MD, MHA, direttore medico, Brenda Conaway, direttore editoriale e A.D.A.M. Team editoriale