
Contenuto
- Le cause
- Sintomi
- Esami e test
- Trattamento
- Possibili complicazioni
- Quando contattare un professionista medico
- Prevenzione
- Nomi alternativi
- immagini
- Riferimenti
- Data di revisione 26/08/2017
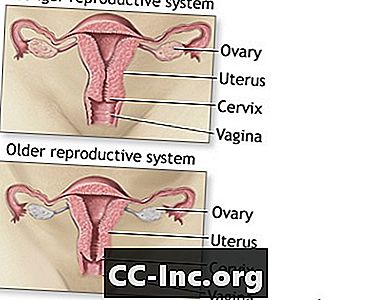
La menopausa è il tempo nella vita di una donna quando i suoi periodi (le mestruazioni) si fermano. Molto spesso, si tratta di un cambiamento corporeo naturale e normale che si verifica più spesso tra i 45 ei 55 anni. Dopo la menopausa, una donna non può più rimanere incinta.
Le cause
Durante la menopausa, le ovaie di una donna smettono di rilasciare le uova. Il corpo produce meno degli ormoni femminili estrogeni e progesterone. Livelli più bassi di questi ormoni causano sintomi della menopausa.
I periodi si verificano meno spesso e alla fine si fermano. A volte questo succede all'improvviso. Ma la maggior parte delle volte, i periodi si fermano lentamente nel tempo.
La menopausa è completa quando non si ha avuto un periodo di 1 anno. Questo è chiamato postmenopausa. La menopausa chirurgica si verifica quando i trattamenti chirurgici causano una diminuzione degli estrogeni. Questo può accadere se entrambe le ovaie vengono rimosse.
La menopausa può anche a volte essere causata da farmaci usati per la chemioterapia o terapia ormonale (HT) per il cancro al seno.
Sintomi
I sintomi variano da donna a donna. Possono durare 5 o più anni. I sintomi possono essere peggiori per alcune donne rispetto ad altre. I sintomi della menopausa chirurgica possono essere più gravi e iniziare più improvvisamente.
La prima cosa che potresti notare è che i periodi iniziano a cambiare. Potrebbero verificarsi più spesso o meno spesso. Alcune donne potrebbero ottenere il loro periodo ogni 3 settimane prima di iniziare a saltare i periodi Potresti avere periodi irregolari da 1 a 3 anni prima che si fermino completamente.
I sintomi comuni della menopausa includono:
- Periodi mestruali che si verificano meno spesso e alla fine si fermano
- Batticuore o corsa
- Vampate di calore, di solito peggiori durante i primi 1 o 2 anni
- Sudorazioni notturne
- Arrossamento della pelle
- Problemi di sonno (insonnia)
Altri sintomi della menopausa possono includere:
- Diminuzione dell'interesse per il sesso o cambiamenti nella risposta sessuale
- Oblio (in alcune donne)
- Mal di testa
- Oscillazioni di umore, compreso irritabilità, depressione e ansia
- Perdita di urina
- Secchezza vaginale e rapporti sessuali dolorosi
- Infezioni vaginali
- Dolori e dolori articolari
- Battito cardiaco irregolare (palpitazioni)
Esami e test
I test del sangue e delle urine possono essere utilizzati per cercare cambiamenti nei livelli ormonali. I risultati del test possono aiutare il medico a determinare se sei vicino alla menopausa o se hai già passato la menopausa. Il tuo fornitore potrebbe dover ripetere più volte il test dei livelli ormonali per confermare lo stato della menopausa se non hai completamente sospeso le mestruazioni.
I test che possono essere fatti includono:
- estradiolo
- Ormone follicolo-stimolante (FSH)
- Ormone luteinizzante (LH)
Il tuo fornitore eseguirà un esame pelvico. Diminuzione degli estrogeni può causare cambiamenti nel rivestimento della vagina.
La perdita ossea aumenta durante i primi anni dopo l'ultimo periodo. Il fornitore può ordinare un test di densità ossea per cercare la perdita ossea correlata all'osteoporosi. Questo test della densità ossea è raccomandato per tutte le donne di età superiore ai 65 anni. Questo test può essere raccomandato prima se si è a maggior rischio di osteoporosi a causa della storia familiare o dei farmaci che si assumono.
Trattamento
Il trattamento può includere cambiamenti nello stile di vita o HT. Il trattamento dipende da molti fattori come:
- Quanto sono cattivi i tuoi sintomi
- La tua salute generale
- Le tue preferenze
HORMONE THERAPY
L'HT può essere d'aiuto in caso di forti vampate di calore, sudorazioni notturne, problemi di umore o secchezza vaginale. HT è il trattamento con estrogeni e, a volte, progesterone.
Parlate con il vostro fornitore dei benefici e dei rischi di HT. Il tuo fornitore dovrebbe essere a conoscenza della tua intera storia medica e familiare prima di prescrivere HT.
Diversi importanti studi hanno messo in discussione i benefici per la salute e i rischi di HT, compreso il rischio di sviluppare cancro al seno, infarto, ictus e coaguli di sangue.
Le attuali linee guida supportano l'uso di HT per il trattamento delle vampate di calore. Raccomandazioni specifiche:
- L'HT può essere iniziato in donne che sono entrate di recente in menopausa.
- L'HT non deve essere usato in donne che hanno iniziato la menopausa molti anni fa, ad eccezione dei trattamenti per estrogeni vaginali.
- Il medicinale non deve essere usato più a lungo del necessario.
- Le donne che assumono HT dovrebbero avere un basso rischio di ictus, malattie cardiache, coaguli di sangue o cancro al seno.
Per ridurre i rischi della terapia estrogenica, il fornitore può raccomandare:
- Una dose inferiore di estrogeni o una diversa preparazione di estrogeni (ad esempio, una crema vaginale o un cerotto cutaneo piuttosto che una pillola)
- Esami fisici frequenti e regolari, inclusi esami della mammella e mammografie

Le donne che hanno ancora un utero (cioè, non hanno avuto un intervento chirurgico per rimuoverlo per qualsiasi motivo) dovrebbero assumere estrogeni combinati con progesterone per prevenire il cancro del rivestimento dell'utero (carcinoma dell'endometrio).
ALTERNATIVE ALLA TERAPIA ORMONALE
Ci sono altri medicinali che possono aiutare con sbalzi d'umore, vampate di calore e altri sintomi. Questi includono:
- Antidepressivi, inclusi paroxetina (Paxil), venlafaxina (Effexor), bupropione (Wellbutrin) e fluoxetina (Prozac)
- Un medicinale per la pressione del sangue chiamato clonidina
- Gabapentin, un farmaco antiepilettico che aiuta anche a ridurre le vampate di calore
CAMBIAMENTO DIETETICO E STILE DI VITA
I passaggi di stile di vita che puoi intraprendere per ridurre i sintomi della menopausa includono:
Cambiamenti di dieta:
- Evitare caffeina, alcol e cibi piccanti.
- Mangiare cibi a base di soia. La soia contiene estrogeni.
- Ottieni un sacco di calcio e vitamina D in cibo o integratori.
Esercizio e tecniche di rilassamento:
- Fai un sacco di esercizio.
- Fai esercizi di Kegel tutti i giorni. Rafforzano i muscoli della tua vagina e del bacino.
- Pratica una respirazione lenta e profonda ogni volta che inizia una vampata di calore. Prova a prendere 6 respiri al minuto.
- Prova lo yoga, il tai chi o la meditazione.
Altri suggerimenti:
- Vestiti leggermente e a strati.
- Continua a fare sesso.
- Utilizzare lubrificanti a base d'acqua o un idratante vaginale durante il sesso.
- Vedi uno specialista in agopuntura.
Possibili complicazioni
Alcune donne hanno sanguinamento vaginale dopo la menopausa. Questo è spesso nulla di cui preoccuparsi. Tuttavia, dovresti informare il tuo provider se ciò si verifica. Potrebbe essere un segnale precoce di altri problemi di salute, incluso il cancro.
Diminuzione del livello di estrogeni è stata collegata ad alcuni effetti a lungo termine, tra cui:
- Perdita di ossa e osteoporosi in alcune donne
- Cambiamenti nei livelli di colesterolo e maggiore rischio di malattie cardiache
Quando contattare un professionista medico
Chiama il tuo fornitore se:
- Stai individuando il sangue tra i periodi
- Hai avuto 12 mesi consecutivi senza alcun periodo e sanguinamento vaginale o spotting ricomincia improvvisamente (anche una piccola quantità di sanguinamento)
Prevenzione
La menopausa è una parte naturale dello sviluppo di una donna. Non ha bisogno di essere prevenuto. È possibile ridurre il rischio di problemi a lungo termine come l'osteoporosi e le malattie cardiache seguendo i seguenti passi:
- Controlla la pressione sanguigna, il colesterolo e altri fattori di rischio per le malattie cardiache.
- Non fumare. L'uso di sigarette può causare la menopausa precoce.
- Fai attività fisica regolare. Gli esercizi di resistenza aiutano a rinforzare le ossa e migliorare l'equilibrio.
- Parlate con il vostro fornitore di medicinali che possono aiutare a fermare l'ulteriore indebolimento delle ossa se mostrate i primi segni di perdita ossea o se avete una storia familiare di osteoporosi.
- Prendi calcio e vitamina D.
Nomi alternativi
perimenopausa; Post menopausa
immagini
Menopausa
mammografia
Riferimenti
Bollettino di pratica ACOG n. 141: gestione dei sintomi della menopausa. Obstet Gynecol. 2014; 123 (1): 202-216. PMID: 24463691 www.ncbi.nlm.nih.gov/pubmed/24463691.
Brunner RL, Aragaki A, Barnabei V, et al. Esperienza dei sintomi della menopausa prima e dopo l'interruzione della terapia con estrogeni nel Women's Health Initiative trial randomizzato, controllato con placebo. Menopausa. 2010; 17 (5): 946-954. PMID: 20505547 www.ncbi.nlm.nih.gov/pubmed/20505547.
Lobo R. Menopausa e cura della donna matura. In: Lobo RA, Gershenson DM, Lentz GM, Valea FA, eds. Ginecologia completa. 7 ed. Philadelphia, PA: Elsevier; 2017: capitolo 14.
Gestione dell'atrofia vulvovaginale sintomatica: dichiarazione della posizione 2013 della The North American Menopause Society. Menopausa. 2013; 20 (9): 888-902. PMID: 23985562 www.ncbi.nlm.nih.gov/pubmed/23985562.
Manson JE, Chlebowski RT, Stefanick ML, et al. Terapia ormonale in menopausa ed esiti di salute durante l'intervento ed estese fasi di poststopping degli studi randomizzati di Women's Health Initiative. JAMA. 2013; 310 (13): 1353-1368. PMID: 24084921 www.ncbi.nlm.nih.gov/pubmed/24084921.
Moyer VA; Task Force dei servizi preventivi statunitensi. Supplemento di vitamina D e calcio per prevenire fratture negli adulti: dichiarazione di raccomandazione della Task Force dei servizi preventivi degli Stati Uniti. Ann Intern Med. 2013; 158 (9): 691-696. PMID: 23440163 www.ncbi.nlm.nih.gov/pubmed/23440163.
Società della menopausa nordamericana. La dichiarazione di posizione sulla terapia ormonale del 2017 della The North American Menopause Society. Menopausa. 2017. [Epub ahead of print] PMID: 28650892 www.ncbi.nlm.nih.gov/pubmed/28650892.
Skaznik-Wikiel ME, Traub ML, Santoro N. Menopausa. In: Jameson JL, De Groot LJ, de Kretser DM, et al, eds. Endocrinologia: adulti e pediatrici. 7 ed. Philadelphia, PA: Elsevier Saunders; 2016: cap. 135.
Data di revisione 26/08/2017
Aggiornato da: Peter J. Chen, MD, FACOG, professore associato di OBGYN presso la Cooper Medical School della Rowan University, Camden, NJ. Revisione fornita da VeriMed Healthcare Network. Anche recensito da David Zieve, MD, MHA, direttore medico, Brenda Conaway, direttore editoriale e A.D.A.M. Team editoriale Aggiornamento redazionale 01/02/2018.