
Contenuto
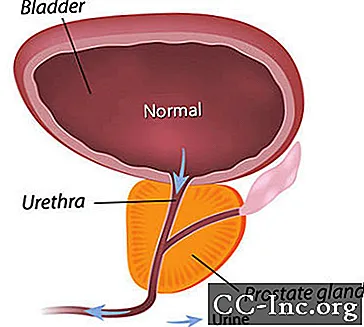
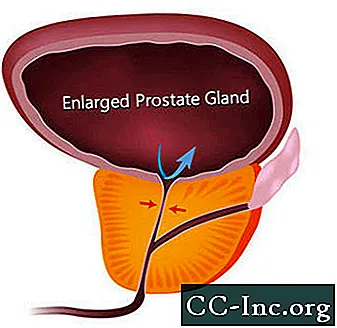
L'iperplasia prostatica benigna, un ingrossamento non canceroso della ghiandola prostatica, è il tumore benigno più comune riscontrato negli uomini.
Come per il cancro alla prostata, l'IPB si verifica più spesso in Occidente che nei paesi dell'Est, come il Giappone e la Cina, e potrebbe essere più comune tra i neri. Non molto tempo fa, uno studio ha trovato un possibile legame genetico per l'IPB negli uomini di età inferiore ai 65 anni che hanno una prostata molto ingrossata: i loro parenti maschi avevano quattro volte più probabilità di altri uomini di aver bisogno di un intervento chirurgico per l'IPB ad un certo punto della loro vita, e il loro fratelli avevano un aumento di sei volte del rischio.
L'IPB produce sintomi ostruendo il flusso di urina attraverso l'uretra. I sintomi correlati all'IPB sono presenti in circa un uomo su quattro entro i 55 anni e nella metà degli uomini di 75 anni. Tuttavia, il trattamento è necessario solo se i sintomi diventano fastidiosi. All'età di 80 anni, circa il 20-30% degli uomini manifesta sintomi di IPB abbastanza gravi da richiedere un trattamento. La chirurgia era l'unica opzione fino alla recente approvazione di procedure mininvasive che aprono l'uretra prostatica e farmaci che possono alleviare i sintomi restringendo la prostata o rilassando il tessuto muscolare prostatico che restringe l'uretra.
Segni e sintomi
I sintomi dell'IPB possono essere suddivisi in quelli causati direttamente dall'ostruzione uretrale e quelli dovuti a cambiamenti secondari nella vescica.
I tipici sintomi ostruttivi sono:
- Difficoltà a iniziare a urinare nonostante la spinta e lo sforzo
- Un debole flusso di urina; diverse interruzioni nel flusso
- Dribbling alla fine della minzione
I cambiamenti della vescica causano:
- Un improvviso forte desiderio di urinare (urgenza)
- Minzione frequente
- La sensazione che la vescica non sia vuota dopo che la minzione è stata completata
- Risvegli notturni frequenti per urinare (nicturia)
Quando la vescica diventa più sensibile all'urina trattenuta, un uomo può diventare incontinente (incapace di controllare la vescica, causando l'enuresi notturna o l'incapacità di rispondere abbastanza rapidamente all'urgenza urinaria).
Bruciore o dolore durante la minzione possono verificarsi se è presente un tumore alla vescica, un'infezione o una pietra. Il sangue nelle urine (ematuria) può preannunciare BPH, ma la maggior parte degli uomini con BPH non ha ematuria.
Screening e diagnosi
L'indice dei sintomi dell'American Urological Association (AUA) fornisce una valutazione oggettiva dei sintomi dell'IPB che aiuta a determinare il trattamento. Tuttavia, questo indice non può essere utilizzato per la diagnosi, poiché altre malattie possono causare sintomi simili a quelli dell'IPB.
Una storia medica fornirà indizi sulle condizioni che possono imitare l'IPB, come stenosi uretrale, cancro della vescica o calcoli, o funzione anormale della vescica / del pavimento pelvico (problemi di trattenere o svuotare l'urina) a causa di un disturbo neurologico (vescica neurogena) o del pavimento pelvico spasmi muscolari. Le stenosi possono derivare da un danno uretrale causato da un precedente trauma, strumentazione (ad esempio, inserimento del catetere) o un'infezione come la gonorrea. Si sospetta un cancro alla vescica se c'è una storia di sangue nelle urine.
Il dolore al pene o all'area della vescica può indicare calcoli vescicali, infezioni o irritazione o compressione del nervo pudendo. Una vescica neurogena è suggerita quando un uomo ha il diabete o una malattia neurologica come la sclerosi multipla o il morbo di Parkinson, o un recente deterioramento della funzione sessuale. Un'anamnesi medica approfondita dovrebbe includere domande su qualsiasi peggioramento dei sintomi urinari durante l'assunzione di farmaci per il raffreddore o del seno e precedenti infezioni del tratto urinario o prostatite (infiammazione della prostata, che può causare dolore nella parte bassa della schiena e nell'area tra lo scroto e il retto, e brividi, febbre e malessere generale). Il medico chiederà anche se vengono presi farmaci da banco o da prescrizione, perché alcuni possono peggiorare i sintomi della minzione negli uomini con IPB.
L'esame obiettivo può iniziare con il medico che osserva la minzione fino al completamento per rilevare eventuali irregolarità urinarie. Il medico esaminerà manualmente l'addome inferiore per verificare la presenza di una massa, che potrebbe indicare una vescica allargata a causa della ritenzione di urina. Inoltre, un esame rettale digitale (DRE), che consente al medico di valutare le dimensioni, la forma e la consistenza della prostata, è essenziale per una corretta diagnosi. Durante questo importante esame, un dito guantato viene inserito nel retto - questo è solo leggermente scomodo. L'individuazione di aree dure o dure nella prostata solleva il sospetto di cancro alla prostata. Se la storia suggerisce una possibile malattia neurologica, l'esame fisico può includere un esame per anomalie neurologiche che indicano che i sintomi urinari derivano da una vescica neurogena.
Un'analisi delle urine, che viene eseguita per tutti i pazienti con sintomi di IPB, può essere l'unico test di laboratorio se i sintomi sono lievi e non si sospettano altre anomalie dall'anamnesi e dall'esame obiettivo. Se si sospetta un'infezione urinaria, viene aggiunta un'urinocoltura. Con sintomi di IPB più gravi e cronici, la creatinina ematica dell'azoto ureico (BUN) e l'emoglobina vengono misurati per escludere danni ai reni e anemia. Si consiglia di misurare i livelli di antigene prostatico specifico (PSA) nel sangue per lo screening del cancro alla prostata, nonché di eseguire il DRE. Il solo test del PSA non può determinare se i sintomi sono dovuti all'IPB o al cancro alla prostata, perché entrambe le condizioni possono aumentare i livelli di PSA.
Trattamento
Quando è necessario il trattamento dell'IPB?
Il decorso dell'IPB in qualsiasi individuo non è prevedibile. I sintomi, così come le misurazioni oggettive dell'ostruzione uretrale, possono rimanere stabili per molti anni e possono persino migliorare nel tempo per ben un terzo degli uomini, secondo alcuni studi. In uno studio della Mayo Clinic, i sintomi urinari non sono peggiorati in un periodo di 3,5 anni nel 73% degli uomini con IPB lieve. Una progressiva diminuzione delle dimensioni e della forza del flusso urinario e la sensazione di incompleto svuotamento della vescica sono i sintomi più correlati con l'eventuale necessità di trattamento. Sebbene la nicturia sia uno dei sintomi più fastidiosi dell'IPB, non prevede la necessità di un intervento futuro.
Se il peggioramento dell'ostruzione uretrale non viene trattato, le possibili complicanze sono una vescica ispessita e irritabile con ridotta capacità di urina; urina residua infetta o calcoli vescicali; e un backup di pressione che danneggia i reni.
Le decisioni relative al trattamento si basano sulla gravità dei sintomi (valutata dall'indice dei sintomi AUA), sull'entità del danno alle vie urinarie e sulla salute generale dell'uomo. In generale, nessun trattamento è indicato in coloro che hanno solo pochi sintomi e non ne sono infastiditi. L'intervento, di solito chirurgico, è necessario nelle seguenti situazioni:
- Svuotamento inadeguato della vescica con conseguenti danni ai reni
- Completa incapacità di urinare dopo ritenzione urinaria acuta
- Incontinenza dovuta a riempimento eccessivo o aumento della sensibilità della vescica
- Calcoli vescicali
- Urina residua infetta
- Ematuria grave ricorrente
- Sintomi che disturbano il paziente abbastanza da diminuire la sua qualità di vita
Le decisioni sul trattamento sono più difficili per gli uomini con sintomi moderati. Devono valutare le potenziali complicanze del trattamento rispetto all'entità dei loro sintomi. Ogni individuo deve determinare se i sintomi interferiscono con la sua vita abbastanza da meritare il trattamento.Quando si seleziona un trattamento, sia il paziente che il medico devono bilanciare l'efficacia delle diverse forme di terapia con i loro effetti collaterali e costi.
Opzioni di trattamento per BPH
Attualmente, le principali opzioni per affrontare l'IPB sono:
- Vigile attesa
- Farmaco
- Chirurgia (lift prostatico uretrale, resezione transuretrale della prostata, fotovaporizzazione della prostata, prostatectomia aperta)
Se i farmaci sono inefficaci in un uomo che non è in grado di sopportare i rigori della chirurgia, l'ostruzione uretrale e l'incontinenza possono essere gestite mediante cateterismo intermittente o un catetere di Foley a permanenza (che ha un palloncino gonfiato all'estremità per tenerlo in posizione nella vescica) . Il catetere può rimanere indefinitamente (di solito viene cambiato mensilmente).
Vigile attesa
Poiché i progressi e le complicanze dell'IPB sono imprevedibili, una strategia di vigile attesa - non viene tentato alcun trattamento immediato - è la migliore per coloro con sintomi minimi che non sono particolarmente fastidiosi. Sono necessarie visite mediche circa una volta all'anno per rivedere l'andamento dei sintomi, eseguire un esame ed eseguire alcuni semplici test di laboratorio. Durante l'attesa vigile, l'uomo dovrebbe evitare tranquillanti e rimedi da banco per raffreddore e sinusite che contengono decongestionanti. Questi farmaci possono peggiorare i sintomi ostruttivi. Evitare i liquidi durante la notte può ridurre la nicturia.
Farmaco
Sono ancora in fase di raccolta dati sui benefici e sui possibili effetti negativi della terapia medica a lungo termine. Attualmente, due tipi di farmaci - inibitori della 5-alfa-reduttasi e bloccanti alfa-adrenergici - sono usati per trattare l'IPB. La ricerca preliminare suggerisce che questi farmaci migliorano i sintomi nel 30-60% degli uomini, ma non è ancora possibile prevedere chi risponderà alla terapia medica o quale farmaco sarà migliore per un singolo paziente.
Inibitori della 5-alfa-reduttasi
Finasteride (Proscar) blocca la conversione del testosterone in diidrotestosterone, il principale ormone sessuale maschile presente nelle cellule della prostata. In alcuni uomini, la finasteride può alleviare i sintomi dell'IPB, aumentare la velocità del flusso urinario e ridurre la prostata, sebbene debba essere utilizzata indefinitamente per prevenire il ripetersi dei sintomi e potrebbero essere necessari fino a sei mesi per ottenere i massimi benefici.
In uno studio sulla sua sicurezza ed efficacia, due terzi degli uomini che assumevano finasteride hanno sperimentato:
- Riduzione di almeno il 20% delle dimensioni della prostata (solo la metà circa ha raggiunto questo livello di riduzione entro un anno)
- Flusso urinario migliorato per circa un terzo dei pazienti
- Un po 'di sollievo dai sintomi per due terzi dei pazienti
Uno studio pubblicato lo scorso anno suggerisce che la finasteride potrebbe essere più adatta per gli uomini con ghiandole prostatiche relativamente grandi. Un'analisi di sei studi ha rilevato che la finasteride ha migliorato i sintomi dell'IPB solo negli uomini con un volume iniziale della prostata di oltre 40 centimetri cubi - la finasteride non ha ridotto i sintomi negli uomini con ghiandole più piccole. Poiché la finasteride riduce la prostata, è probabile che gli uomini con ghiandole più piccole rispondano al farmaco perché i sintomi urinari derivano da cause diverse dall'ostruzione fisica (ad esempio, costrizione della muscolatura liscia). Uno studio recente ha dimostrato che in un periodo di osservazione di quattro anni, il trattamento con finasteride ha ridotto del 50% il rischio di sviluppare ritenzione urinaria o richiedere un trattamento chirurgico.
L'uso della finasteride ha alcuni effetti collaterali. L'impotenza si verifica nel 3% -4% degli uomini che assumono il farmaco ei pazienti sperimentano una riduzione del 15% nei punteggi della funzione sessuale indipendentemente dall'età e dalle dimensioni della prostata. La finasteride può anche ridurre il volume dell'eiaculato. Un altro effetto avverso è la ginecomastia (ingrossamento del seno). Uno studio inglese ha rilevato la ginecomastia nello 0,4% dei pazienti che assumevano il farmaco. Circa l'80% di coloro che smettono di prenderlo ha una remissione parziale o totale dell'ingrandimento del seno. Poiché non è chiaro che il farmaco provochi ginecomastia o che aumenti il rischio di cancro al seno, gli uomini che assumono finasteride vengono attentamente monitorati fino a quando questi problemi non vengono risolti. Gli uomini esposti a finasteride o dutasteride sono anche a rischio di sviluppare la sindrome post-finasteride, che è caratterizzata da una costellazione di sintomi, inclusi alcuni che sono sessuali (riduzione della libido, disfunzione eiaculatoria, disfunzione erettile), fisici (ginecomastia, debolezza muscolare) e psicologico (depressione, ansia, pensieri suicidi). Questi sintomi possono persistere a lungo termine nonostante l'interruzione della finasteride.
La finasteride può abbassare i livelli di PSA di circa il 50%, ma non si ritiene che limiti l'utilità del PSA come test di screening per il cancro alla prostata. La diminuzione dei livelli di PSA e qualsiasi effetto negativo sulla funzione sessuale scompaiono quando si interrompe l'uso della finasteride.
Per ottenere i benefici della finasteride per l'IPB senza compromettere la diagnosi precoce del cancro alla prostata, gli uomini dovrebbero sottoporsi a un test del PSA prima di iniziare il trattamento con finasteride. I successivi valori di PSA possono quindi essere confrontati con questo valore di base. Se un uomo è già in finasteride e non è stato ottenuto alcun livello di PSA basale, i risultati di un test corrente del PSA devono essere moltiplicati per due per stimare il vero livello di PSA. Un calo del PSA inferiore al 50% dopo un anno di trattamento con finasteride suggerisce che il farmaco non viene assunto o che potrebbe essere presente il cancro alla prostata. Qualsiasi aumento dei livelli di PSA durante l'assunzione di finasteride aumenta anche la possibilità di cancro alla prostata.
Bloccanti alfa-adrenergici
Questi farmaci, originariamente usati per trattare l'ipertensione, riducono la tensione della muscolatura liscia delle pareti dei vasi sanguigni e rilassano il tessuto muscolare liscio della prostata. Di conseguenza, l'uso quotidiano di un farmaco alfa-adrenergico può aumentare il flusso urinario e alleviare i sintomi della frequenza urinaria e della nicturia. A tale scopo sono stati utilizzati alcuni farmaci alfa-l-adrenergici, ad esempio doxazosina (Cardura), prazosina (Minipress), terazosina (Hytrin) e tamsulosina (bloccante selettivo del recettore alfa 1-A - Flomax). Uno studio recente ha rilevato che 10 milligrammi (mg) di terazosina al giorno hanno prodotto una riduzione del 30% dei sintomi dell'IPB in circa due terzi degli uomini che assumevano il farmaco. Dosi giornaliere più basse di terazosina (2 e 5 mg) non hanno prodotto lo stesso beneficio della dose da 10 mg. Gli autori del rapporto hanno raccomandato ai medici di aumentare gradualmente la dose a 10 mg a meno che non si verifichino effetti collaterali fastidiosi. I possibili effetti collaterali dei bloccanti alfa-adrenergici sono ipotensione ortostatica (vertigini in posizione eretta, a causa di una caduta della pressione sanguigna), affaticamento e mal di testa. In questo studio, l'ipotensione ortostatica era l'effetto collaterale più frequente e gli autori hanno notato che l'assunzione della dose giornaliera la sera può mitigare il problema. Un altro effetto collaterale preoccupante degli alfa-bloccanti è lo sviluppo di disfunzione eiaculatoria (fino al 16% dei pazienti lo sperimenterà). In uno studio su oltre 2.000 pazienti con IPB, un massimo di 10 mg di terazosina ha ridotto i punteggi medi dell'AUA Symptom Index da 20 a 12,4 in un anno, rispetto a un calo da 20 a 16,3 nei pazienti che assumevano un placebo.
Un vantaggio degli alfa-bloccanti, rispetto alla finasteride, è che agiscono quasi immediatamente. Hanno anche l'ulteriore vantaggio di trattare l'ipertensione quando è presente nei pazienti con IPB. Tuttavia, se la terazosina è superiore alla finasteride può dipendere maggiormente dalle dimensioni della prostata. Quando i due farmaci sono stati confrontati in uno studio pubblicato in Il New England Journal of Medicine, la terazosina sembrava produrre un miglioramento maggiore dei sintomi dell'IPB e della velocità del flusso urinario rispetto alla finasteride. Ma questa differenza potrebbe essere dovuta al maggior numero di uomini nello studio con prostate piccole, che avrebbero maggiori probabilità di avere sintomi di IPB da costrizione muscolare liscia piuttosto che da ostruzione fisica da eccesso di tessuto ghiandolare. La doxazosina è stata valutata in tre studi clinici su 337 uomini con IPB. I pazienti hanno assunto un placebo o da 4 mg a 12 mg di doxazosina al giorno. Il farmaco attivo ha ridotto i sintomi urinari del 40% in più rispetto al placebo e ha aumentato il picco di flusso urinario in media di 2,2 ml / s (rispetto a 0,9 ml / s per i pazienti con placebo).
Nonostante la convinzione in precedenza che la doxazosina fosse efficace solo per l'IPB lieve o moderata, i pazienti con sintomi gravi hanno sperimentato il miglioramento maggiore. Effetti collaterali tra cui vertigini, affaticamento, ipotensione (bassa pressione sanguigna), mal di testa e insonnia hanno portato al ritiro dallo studio del 10% di coloro che assumevano il farmaco attivo e del 4% di quelli che assumevano il placebo. Tra gli uomini trattati per l'ipertensione, potrebbe essere necessario aggiustare le dosi dei farmaci antipertensivi a causa degli effetti di abbassamento della pressione sanguigna di un bloccante alfa-adrenergico.
Inibitori della fosfodiesterasi-5
Gli inibitori della fosfodiesterasi-5, come il Cialis, sono comunemente usati per la disfunzione erettile, ma se usati quotidianamente, possono anche rilassare la muscolatura liscia della prostata e l'iperattività del muscolo della vescica. Gli studi che hanno esaminato l'impatto dell'uso quotidiano di Cialis rispetto al placebo hanno dimostrato una riduzione del punteggio internazionale dei sintomi della prostata da quattro a cinque punti, e Cialis era superiore al placebo nel ridurre la frequenza urinaria, l'urgenza e gli episodi di incontinenza urinaria. Gli studi che esaminano l'impatto del Cialis sul flusso di urina, tuttavia, non hanno mostrato cambiamenti significativi.
Chirurgia
Il trattamento chirurgico della prostata comporta lo spostamento o la rimozione dell'adenoma ostruttivo della prostata. Le terapie chirurgiche sono state storicamente riservate agli uomini che hanno fallito la terapia medica e coloro che hanno sviluppato ritenzione urinaria secondaria a IPB, infezioni ricorrenti del tratto urinario, calcoli vescicali o sanguinamento dalla prostata. Tuttavia, un gran numero di uomini è scarsamente conforme alla terapia medica a causa degli effetti collaterali. La terapia chirurgica può essere presa in considerazione per questi uomini per prevenire il deterioramento a lungo termine della funzione della vescica.
Le attuali opzioni chirurgiche includono la resezione transuretrale monopolare e bipolare della prostata (TURP), la prostatectomia semplice robotica (retropubica, sovrapubica e laparoscopica), l'incisione transuretrale della prostata, la vaporizzazione transuretrale bipolare della prostata (TUVP), la vaporizzazione fotoselettiva della prostata (PVP ), ascensore prostatico uretrale (PUL), termoablazione mediante terapia transuretrale a microonde (TUMT), terapia termica a vapore acqueo, ablazione transuretrale con ago (TUNA) della prostata ed enucleazione mediante laser a olmio (HoLEP) o tulio (ThuLEP).
Trattamenti termali
Le procedure termiche alleviano i sintomi utilizzando il trasferimento di calore convettivo da un generatore di radiofrequenza. L'ablazione transuretrale con ago (TUNA) della prostata utilizza onde radio a bassa energia, fornite da minuscoli aghi sulla punta di un catetere, per riscaldare il tessuto prostatico. Uno studio di sei mesi su 12 uomini con IPB (età compresa tra 56 e 76 anni) ha rilevato che il trattamento ha ridotto i punteggi dell'AUA Symptom Index del 61% e ha prodotto effetti collaterali minori (inclusi dolore lieve o difficoltà a urinare da uno a sette giorni in tutti gli uomini) . L'eiaculazione retrograda si è verificata in un paziente. Un altro trattamento termico, la terapia transuretrale a microonde (TUMT), è un'alternativa minimamente invasiva alla chirurgia per i pazienti con ostruzione al deflusso vescicale causata da IPB. Eseguito ambulatorialmente in anestesia locale, il TUMT danneggia il tessuto prostatico mediante l'energia a microonde (calore) emessa da un catetere uretrale.
Una nuova forma di terapia termica, chiamata terapia termica a vapore acqueo o Rezum, comporta la conversione dell'energia termica in vapore acqueo per causare la morte cellulare nella prostata. Gli studi che esaminano le dimensioni della prostata a sei mesi dopo la terapia termica a vapore acqueo hanno dimostrato una riduzione del 29% delle dimensioni della prostata mediante risonanza magnetica.
Con le terapie termali, possono essere necessarie diverse sessioni di trattamento e la maggior parte degli uomini necessita di più cure per i sintomi dell'IPB entro cinque anni dal trattamento termico iniziale.
Incisione transuretrale della prostata (TUIP)
Questa procedura è stata utilizzata per la prima volta negli Stati Uniti all'inizio degli anni '70. Come la resezione transuretrale della prostata (TURP), viene eseguita con uno strumento che viene fatto passare attraverso l'uretra. Ma invece di rimuovere il tessuto in eccesso, il chirurgo esegue solo uno o due piccoli tagli nella prostata con un coltello elettrico o un laser, alleviando la pressione sull'uretra. TUIP può essere fatto solo per uomini con prostate più piccole. Richiede meno tempo rispetto alla TURP e nella maggior parte dei casi può essere eseguita in regime ambulatoriale in anestesia locale. Una minore incidenza di eiaculazione retrograda è uno dei suoi vantaggi.
Lifting uretrale prostatico (UroLift)
In contrasto con le altre terapie che ablano o resecano il tessuto prostatico, la procedura di sollevamento uretrale prostatico prevede il posizionamento degli impianti UroLift nella prostata sotto visualizzazione diretta per comprimere i lobi prostatici e liberare l'uretra prostatica. Gli impianti vengono inseriti utilizzando un ago che passa attraverso la prostata per rilasciare una piccola linguetta metallica che la fissa alla capsula prostatica. Una volta posizionata la linguetta capsulare, una sutura collegata alla linguetta capsulare viene tesa e una seconda linguetta in acciaio inossidabile viene posizionata sulla sutura per bloccarla in posizione. La sutura è tagliata.
Guarda un video della procedura UroLift.
Prostatectomia transuretrale (TURP)
Questa procedura è considerata il "gold standard" del trattamento dell'IPB, quello con cui vengono confrontate altre misure terapeutiche. Implica la rimozione del nucleo della prostata con un resettoscopio, uno strumento passato attraverso l'uretra nella vescica. Un filo collegato al resettoscopio rimuove il tessuto prostatico e sigilla i vasi sanguigni con una corrente elettrica. Un catetere rimane in posizione da uno a tre giorni e generalmente è richiesta una degenza ospedaliera di uno o due giorni. La TURP causa poco o nessun dolore e il recupero completo può essere previsto entro tre settimane dall'intervento. In casi accuratamente selezionati (pazienti con problemi medici e prostate più piccole), la TURP può essere possibile come procedura ambulatoriale.
Il miglioramento dopo l'intervento chirurgico è maggiore in quelli con i sintomi peggiori. Un marcato miglioramento si verifica in circa il 93% degli uomini con sintomi gravi e in circa l'80% di quelli con sintomi moderati. La mortalità per TURP è molto bassa (0,1%). Tuttavia, l'impotenza segue la TURP in circa il 5-10% degli uomini e l'incontinenza si verifica nel 2-4%.
Prostatectomia
La prostatectomia è un'operazione molto comune. Circa 200.000 di queste procedure vengono eseguite ogni anno negli Stati Uniti.Una prostatectomia per malattia benigna (IPB) comporta la rimozione della sola porzione interna della prostata (prostatectomia semplice). Questa operazione differisce da una prostatectomia radicale per il cancro, in cui viene rimosso tutto il tessuto prostatico. La prostatectomia semplice offre la migliore e più veloce possibilità di migliorare i sintomi dell'IPB, ma potrebbe non alleviare completamente il disagio. Ad esempio, la chirurgia può alleviare l'ostruzione, ma i sintomi possono persistere a causa di anomalie della vescica.
La chirurgia causa il maggior numero di complicanze a lungo termine, tra cui:
- Impotenza
- Incontinenza
- Eiaculazione retrograda (eiaculazione dello sperma nella vescica piuttosto che attraverso il pene)
- La necessità di una seconda operazione (nel 10% dei pazienti dopo cinque anni) a causa della continua crescita della prostata o di una stenosi dell'uretra derivante da un intervento chirurgico
Sebbene l'eiaculazione retrograda non comporti rischi, può causare infertilità e ansia. La frequenza di queste complicanze dipende dal tipo di intervento chirurgico.
La chirurgia viene ritardata fino a quando qualsiasi infezione del tratto urinario non viene trattata con successo e la funzione renale è stabilizzata (se la ritenzione urinaria ha provocato danni ai reni). Gli uomini che assumono l'aspirina dovrebbero interrompere da sette a 10 giorni prima dell'intervento, poiché l'aspirina interferisce con la capacità di coagulazione del sangue.
Le trasfusioni sono necessarie in circa il 6% dei pazienti dopo TURP e nel 15% dei pazienti dopo prostatectomia a cielo aperto.
Poiché la tempistica dell'intervento chirurgico alla prostata è elettiva, gli uomini che potrebbero aver bisogno di una trasfusione - principalmente quelli con una prostata molto grande, che hanno maggiori probabilità di subire una significativa perdita di sangue - hanno la possibilità di donare il proprio sangue in anticipo, nel caso in cui ne abbiano bisogno durante o dopo l'intervento chirurgico. Questa opzione viene definita trasfusione di sangue autologa.
Prostatectomia aperta
Una prostatectomia a cielo aperto è l'operazione di scelta quando la prostata è molto grande, ad esempio> 80 grammi (poiché la chirurgia transuretrale non può essere eseguita in sicurezza in questi uomini). Tuttavia, comporta un rischio maggiore di complicanze potenzialmente letali negli uomini con gravi malattie cardiovascolari, perché l'intervento chirurgico è più ampio di TURP o TUIP.
In passato, le prostatectomie a cielo aperto per l'IPB venivano eseguite attraverso il perineo - l'area tra lo scroto e il retto (la procedura è chiamata prostatectomia perineale) - o attraverso un'incisione addominale inferiore. La prostatectomia perineale è stata in gran parte abbandonata come trattamento per l'IPB a causa del maggior rischio di lesioni agli organi circostanti, ma è ancora utilizzata per il cancro alla prostata. Due tipi di prostatectomia a cielo aperto per l'IPB - sovrapubica e retropubica - impiegano un'incisione che si estende da sotto l'ombelico (ombelico) al pube. Una prostatectomia sovrapubica comporta l'apertura della vescica e la rimozione dei noduli prostatici ingrossati attraverso la vescica. In una prostatectomia retropubica, la vescica viene spinta verso l'alto e il tessuto prostatico viene rimosso senza entrare nella vescica. In entrambi i tipi di intervento, un catetere viene posizionato nella vescica attraverso l'uretra e un altro attraverso un'apertura praticata nella parete addominale inferiore. I cateteri rimangono in posizione da tre a sette giorni dopo l'intervento. Le complicanze postoperatorie immediate più comuni sono sanguinamento eccessivo e infezione della ferita (di solito superficiale). Le potenziali complicanze più gravi includono infarto, polmonite ed embolia polmonare (coagulo di sangue nei polmoni). Gli esercizi di respirazione, i movimenti delle gambe a letto e la deambulazione precoce hanno lo scopo di prevenire queste complicazioni. Il periodo di recupero e la degenza ospedaliera sono più lunghi rispetto alla chirurgia transuretrale della prostata.