Contenuto
- Processi
- Tipi di cardioversione
- Rischi e controindicazioni
- Durante la cardioversione
- Dopo la cardioversione
- Gestione degli effetti collaterali
- Una parola da Verywell
Processi
La cardioversione elettrica utilizza elettrodi larghi diversi centimetri per condurre l'elettricità attraverso il muscolo cardiaco. Gli elettrodi possono essere posizionati esternamente sulla parete toracica o internamente direttamente sul muscolo cardiaco.
Esistono diversi tipi di cardioversione elettrica, ma utilizzano tutti lo stesso dispositivo noto come defibrillatore. I defibrillatori sono disponibili nelle versioni manuale e automatizzata. Alcuni di essi possono essere utilizzati in entrambe le modalità. I defibrillatori vengono utilizzati quando un paziente si trova in determinati ritmi cardiaci come la fibrillazione ventricolare o la tachicardia ventricolare instabile. Questi ritmi sono pericolosi per la vita e richiedono un defibrillatore per defibrillare il cuore, il che significa che il defibrillatore utilizza l'elettricità per riportare il cuore a un ritmo regolare e stabile.
L'uso del termine cardioversione per soluzioni farmacologiche è meno comune, probabilmente perché esiste una varietà di usi per farmaci che potrebbero causare un cambiamento immediato nel ritmo cardiaco, tradizionalmente noto come cardioversione, ma possono anche essere usati cronicamente per controllare la frequenza cardiaca o il ritmo .
Spesso la cardioversione elettrica è preferita a quella farmacologica per molte ragioni.
Tipi di cardioversione
I tipi di cardioversione che possono essere eseguiti da un medico o da un soccorritore non professionista dipendono principalmente dalle condizioni mediche vissute dal paziente e dalla gravità delle condizioni del paziente. Elettrico e farmacologico sono i due tipi più comuni di cardioversione. Tuttavia, all'interno di entrambe le categorie, esistono diversi tipi di cardioversione.
Defibrillazione (cardioversione elettrica non sincronizzata)
Fibrillazione ventricolare
La fibrillazione ventricolare è una condizione in cui il cuore non batte più efficacemente. Invece, trema in modo incontrollabile in un modo che non può condurre il flusso sanguigno. Questa è una causa primaria di arresto cardiaco improvviso. L'arresto della fibrillazione, chiamata defibrillazione, implica l'uso di uno shock elettrico mirato che attraversa la maggior parte delle cellule del muscolo cardiaco, provocandone la depolarizzazione.
Lo shock elettrico può essere monofasico o bifasico e in corrente continua (CC) o in corrente alternata (CA). La maggior parte dei dispositivi attualmente fabbricati utilizza uno shock bifasico a corrente continua non superiore a 360 Joule.
La defibrillazione provoca la depolarizzazione (contrazione) della maggior parte delle cellule del muscolo cardiaco contemporaneamente. Questa improvvisa depolarizzazione offre l'opportunità ai pacemaker naturali del cuore, situato nell'atrio destro, di riprendere il controllo del ritmo e della frequenza del ritmo cardiaco. Questa è una forma di cardioversione perché il paziente viene cardiovertito dalla fibrillazione ventricolare a un ritmo cardiaco in grado di sostenere la vita.
Tachicardia ventricolare senza polso
Una seconda causa, meno comune, di arresto cardiaco improvviso che spesso può essere cardiovertita mediante shock elettrico non sincronizzato (defibrillazione) è la tachicardia ventricolare senza polso. In questa aritmia cardiaca, il cuore del paziente batte con un ritmo organizzato, ma troppo veloce perché il cuore si riempia di sangue tra i battiti e mantenga il flusso sanguigno.
Questo uso della cardioversione è anche chiamato defibrillazione anche se il caregiver o il soccorritore non professionista non sta rimuovendo la fibrillazione. Sta invece rimuovendo una diversa aritmia letale. Questo è il motivo per cui la defibrillazione non è sempre la terminologia corretta per alcuni tipi di cardioversione di emergenza.
Cardioversione sincronizzata
Alcune forme di tachicardia sono ancora ritmi cardiaci organizzati, ma hanno una frequenza troppo elevata per consentire al cuore di pompare adeguatamente il sangue. In questi casi, i pazienti sono ancora in grado di pompare il sangue e quindi avranno un polso e molto probabilmente saranno coscienti.
Durante i casi di tachicardia estremamente rapida, uno shock elettrico erogato al momento giusto nel ciclo di un battito cardiaco può comportare una maggiore possibilità di successo della cardioversione.
Per erogare uno shock elettrico in quel preciso momento, è necessario che lo shock sia sincronizzato con il ritmo del cuore. La sincronizzazione viene eseguita utilizzando un elettrocardiogramma (ECG) per monitorare il ritmo e il tempo di erogazione della scarica utilizzando gli stessi elettrodi utilizzati per fornire la defibrillazione.
Cardioversione farmacologica
I farmaci possono essere utilizzati per accelerare o rallentare la frequenza del ritmo cardiaco o per trasformare completamente un'aritmia in un ritmo cardiaco diverso. La cardioversione farmacologica è riservata ai pazienti che non sono in arresto cardiaco e in molti casi il paziente è significativamente più stabile dei pazienti che devono ricevere la cardioversione elettrica.
I farmaci o le classi di farmaci utilizzati per la cardioversione farmacologica sono specifici della condizione da trattare:
Adenosina
Utilizzata per la tachicardia sopraventricolare (SVT) che non è la fibrillazione atriale, l'adenosina è il più recente degli agenti di cardioversione farmacologica. L'adenosina ha un effetto transitorio (di breve durata), non curativo sulla tachicardia ventricolare e sulla fibrillazione atriale.
Beta-bloccanti
Alcune tachicardie sopraventricolari possono essere rallentate con successo a una velocità che conduce correttamente il sangue e riduce i sintomi con l'uso di beta-bloccanti. I beta-bloccanti non sono sempre visti come agenti di cardioversione, ma potrebbero essere usati per il controllo a lungo termine della tachicardia o dell'ipertensione (pressione sanguigna alta).
Calcio-antagonisti
Come i beta-bloccanti, i calcio-antagonisti possono essere utilizzati per la cardioversione acuta della tachicardia sopraventricolare o essere prescritti per il controllo cronico della tachicardia e dell'ipertensione ricorrenti.
Sia i bloccanti dei canali del calcio che i beta bloccanti possono avere effetti collaterali potenzialmente pericolosi se usati su un particolare tipo di condizione chiamata sindrome di Wolf-Parkinson-White (WPW).
Atropina, dopamina ed epinefrina
La cardioversione di un ritmo troppo lento (bradicardia) in un ritmo cardiaco adeguato può essere ottenuta attraverso farmaci come atropina, dopamina o adrenalina a seconda di cosa sta causando il rallentamento della frequenza cardiaca.
Un pacemaker impiantato è un trattamento a lungo termine della bradicardia.
Rischi e controindicazioni
I rischi e le controindicazioni della cardioversione dipendono dal tipo di cardioversione utilizzata.
Una controindicazione per la defibrillazione è la presenza di un polso. La defibrillazione non deve essere eseguita se la vittima si trova in un corpo idrico.
La cardioversione è una strada a doppio senso. Se un defibrillatore viene utilizzato per eseguire la scarica di un paziente che non soffre di fibrillazione, il cuore potrebbe essere cardiovertito in fibrillazione. La corretta applicazione della defibrillazione è la considerazione più importante per questo tipo di cardioversione.
Se il cuore del paziente è già in fibrillazione ventricolare, non ci sono controindicazioni per uno shock di defibrillazione.
Fibrillazione atriale
L'uso dell'elettricità per la cardioversione della fibrillazione atriale può potenzialmente provocare ictus, embolia polmonare o infarto miocardico da embolia di coaguli di sangue. È noto che i pazienti con fibrillazione atriale sviluppano coaguli di sangue in alcune aree del cuore che possono essere suscettibili di essere spostati durante la cardioversione.
Allertare i pazienti
L'uso della cardioversione elettrica in pazienti svegli e vigili può portare a un disagio significativo, anche se la cardioversione determina la cessazione dei segni e dei sintomi dell'aritmia originaria. Gli operatori sanitari controllano ciò con l'uso della sedazione se il paziente è abbastanza stabile da tollerare l'attesa di alcuni minuti affinché la sedazione abbia effetto.
Nel caso in cui il paziente non sia abbastanza stabile per attendere la sedazione prima della cardioversione, la sedazione viene spesso utilizzata dopo il fatto per aiutare il paziente a gestire il disagio post-shock. I pazienti spesso riferiscono un effetto di amnesia retrograda dall'uso della sedazione dopo cardioversione e non riescono a ricordare la procedura effettiva.
Rischi farmacologici e controindicazioni
L'uso di farmaci per ottenere la cardioversione può avere reazioni più intense del previsto. In questi casi, potrebbe essere necessario applicare misure correttive, elettricamente o con altri farmaci. Ad esempio, se un paziente reagisce in modo troppo aggressivo all'uso di atropina e sviluppa tachicardia ventricolare, la cardioversione elettrica potrebbe essere utilizzata per riconvertire il cuore in un ritmo adeguato.
Quando un battito cardiaco accelerato ha bisogno di cureDurante la cardioversione
Cosa aspettarsi durante la cardioversione dipende dal tipo di cardioversione utilizzata: elettrica o farmacologica.
La defibrillazione durante un arresto cardiaco improvviso è una procedura di emergenza eseguita su un paziente che è incosciente e non risponde. È molto improbabile che il paziente ricordi qualcosa sulla procedura.
Cardioversione elettrica
I pazienti che sono vigili e richiedono cardioversione elettrica probabilmente sperimenteranno segni e sintomi che includono qualsiasi combinazione di affaticamento, vertigini, debolezza, dolore toracico, confusione o mancanza di respiro. Il paziente avrà un ECG collegato che consente all'operatore sanitario di monitorare continuamente l'aritmia cardiaca del paziente.
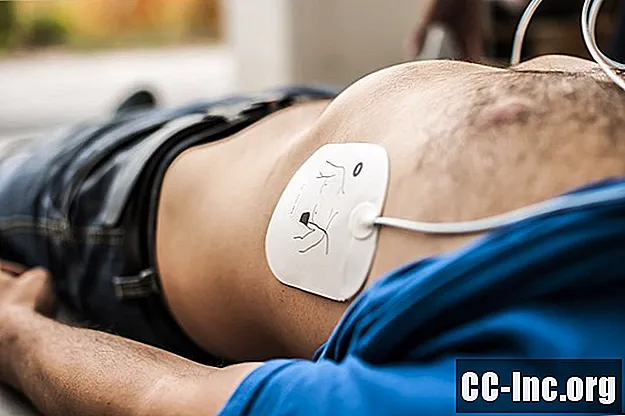
Il paziente riceverà spesso un sedativo prima della somministrazione della scarica elettrica. Una volta che il paziente è sufficientemente sedato, verrà erogata una scarica elettrica attraverso grandi elettrodi che sono attaccati al torace e alla schiena del paziente con adesivi. Se il paziente ha molti peli sul torace, i peli potrebbero essere rasati prima di attaccare gli elettrodi.
Lo shock elettrico potrebbe subire un ritardo di uno o due secondi se il paziente riceve una cardioversione sincronizzata. La sincronizzazione richiede che il monitor ECG informi il defibrillatore del momento esatto in cui erogare l'energia. Nella maggior parte dei casi, è improbabile che il paziente noti un leggero ritardo.
Cardioversione farmacologica
I pazienti che ricevono farmaci per ottenere la cardioversione a volte possono sentire palpitazioni cardiache mentre il farmaco sta lavorando per modificare il ritmo cardiaco. In alcuni casi, le sensazioni possono essere prolungate di alcuni secondi. I pazienti che hanno sperimentato cardioversione sia elettrica che farmacologica di solito descrivono la cardioversione farmacologica come molto meno scomoda.
Dopo la cardioversione
Immediatamente dopo aver ricevuto la cardioversione, la paziente potrebbe sperimentare un miglioramento significativo dei suoi segni e sintomi. Quando funziona, la cardioversione risolve immediatamente le condizioni del paziente. La causa sottostante dell'aritmia cardiaca potrebbe essere ancora presente, il che potrebbe richiedere un trattamento aggiuntivo.
Se il tentativo iniziale di cardioversione non ha successo, i caregiver potrebbero provare di nuovo la cardioversione senza indugio. Nella maggior parte dei casi, i pazienti possono ricevere più scosse elettriche o dosi di farmaci senza danni.
Gestione degli effetti collaterali
Alcuni effetti collaterali della cardioversione elettrica includono dolore e irritazione nella sede degli elettrodi, dolore al petto e ansia. Come notato sopra, la migliore gestione per dopo la cardioversione elettrica è fornire al paziente la sedazione. Gli antidolorifici possono anche essere somministrati se il dolore del paziente è significativo.
Gli effetti collaterali della cardioversione farmacologica sono specifici del farmaco utilizzato. L'adenosina ha un'emivita estremamente breve e gli effetti del farmaco svaniscono quasi immediatamente. L'atropina può far sentire un paziente molto ansioso. I beta-bloccanti e i calcio-antagonisti hanno l'effetto opposto. La maggior parte dei farmaci per la cardioversione può anche essere proaritmica, causando una diversa aritmia.
Una parola da Verywell
L'uso della cardioversione elettrica per trattare l'aritmia cardiaca esiste dagli anni '50. Questi sono trattamenti molto sicuri ed efficaci che verranno spesso somministrati in un pronto soccorso e in un contesto di emergenza senza troppa deliberazione. Se l'aritmia cardiaca è sufficientemente significativa da giustificare la cardioversione elettrica, è probabile che prima ci sarà pochissima comunicazione con il paziente. Ciò è particolarmente vero con la defibrillazione, che si verificherà a meno che non si sia disattivato in anticipo con un ordine Non rianimare (DNR).
Se sei sveglio e hai bisogno di cardioversione, chiedi al tuo caregiver di guidarti attraverso l'intero processo mentre sta accadendo. In molti casi, puoi ricevere la sedazione e non avrai alcun ricordo dell'evento.
Trattamento di controllo del ritmo